Te miras en el espejo. Hay algo raro en tu encía. Un bulto. Pequeño. Blanco. Como un granito. Justo encima de una muela. Lo tocas con la lengua. No duele. «Qué raro. ¿Qué será?» Sigues con tu día. Lo olvidas.
Días después, lo vuelves a notar. Sigue ahí. Ahora parece más grande. Lo presionas con el dedo. Sale líquido. Amarillento. Mal sabor. «Puaj. ¿Qué es esto?» Buscas en Google. «Bulto blanco en encía». Aparece: «Fístula dental», «absceso», «flemón», «infección». ¿FÍSTULA? ¿INFECCIÓN? Pero no me duele. No tengo fiebre. No está hinchado. «Si no duele, no puede ser grave, ¿no?»
Sigues leyendo: «La fístula es un canal que drena pus de una infección.» «Indica infección crónica en la raíz del diente.» «Requiere tratamiento (endodoncia o extracción).» «Si no se trata, la infección puede extenderse al hueso.» Espera. ¿INFECCIÓN? ¿PUS? ¿ENDODONCIA? Pero si no me duele…
Llamas al dentista. «Tengo un bulto blanco en la encía. No duele.» «¿Sale líquido?» «Sí.» «Es una fístula. Tienes una infección. Necesitas venir.» La fístula es el canal por donde drena el pus. «¿Y por qué no me duele?» «Porque la fístula está drenando. Si no drenara, tendrías un flemón (hinchazón, dolor intenso). La fístula es como una válvula de escape.» «¿Y qué hago?» «Endodoncia. O extracción. Hay que eliminar la infección.» «¿Y si no hago nada?» «La infección sigue ahí. Puede destruir el hueso. Puede extenderse. Puede causar problemas serios.»
Y te preguntas: ¿Cómo llegué aquí? ¿Por qué tengo una infección si no me duele? ¿Qué es exactamente una fístula? ¿Es lo mismo que un flemón? ¿Puedo curarlo sin endodoncia? ¿Qué pasa si no hago nada?
Este artículo existe porque miles de personas descubren una fístula en su encía y no entienden qué es, por qué está ahí, ni qué hacer. Aquí está la verdad: una fístula NO es la enfermedad. Es el SÍNTOMA. Es la forma que tiene tu cuerpo de drenar una infección crónica. Y aunque no duela, la infección sigue ahí. Destruyendo hueso. Dañando tejidos. La fístula es como la luz de «check engine» en tu coche: no es el problema. Es la SEÑAL de que hay un problema. Y ignorar la señal no hace que el problema desaparezca.
Voy a explicarte exactamente qué es una fístula dental, por qué aparece, cómo se diferencia de un flemón, cómo reconocerla, cómo se diagnostica, cómo se cura, qué pasa si no se trata, si puede volver a aparecer, y particularidades en niños. Sin minimizar. Sin dramatizar. Porque una fístula puede parecer inofensiva («no duele, es solo un granito»), pero indica un problema serio que requiere tratamiento. Y porque entender qué es y por qué está ahí puede ayudarte a tomar la decisión correcta. No más «a ver si se va solo». No más «como no duele, no hago nada». Vamos a hablar de lo que realmente está pasando.
Vamos a hablar de:
- Qué es una fístula dental (definición, cómo se forma)
- Por qué aparece (causas)
- Diferencia entre fístula y flemón (cuándo duele, cuándo no)
- Cómo reconocerla (signos, síntomas)
- Cómo se diagnostica (radiografías, pruebas)
- Cómo se cura (tratamientos, paso a paso)
- Qué pasa si no se trata (complicaciones)
- Puede volver a aparecer (recurrencia, prevención)
- Fístulas en niños (dientes de leche)
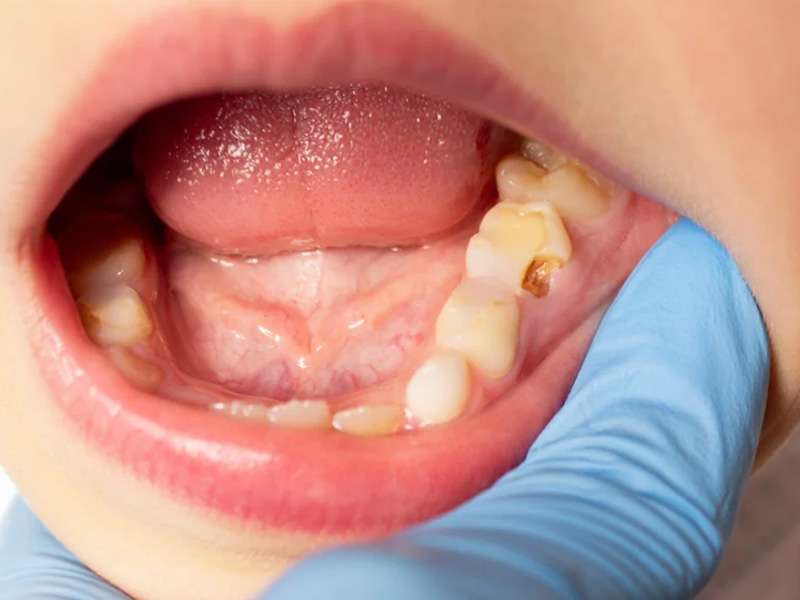
Qué Es Una Fístula Dental: Definición Y Cómo Se Forma
Definición
Una fístula dental es un canal o túnel que se forma desde un foco de infección (generalmente en la raíz del diente) hasta la superficie (encía, mucosa), permitiendo que el pus drene. Otros nombres incluyen tracto sinusal, fístula gingival, fístula periodontal (si el origen es enfermedad de encías), o simplemente «granito en la encía» (término coloquial). La apariencia típica es un bulto pequeño en la encía (generalmente 2-5 mm), de color blanco, amarillento, o rosado. Puede tener una abertura visible (punto blanco en el centro) y sale líquido (pus) al presionar.
Cómo se forma: El proceso paso a paso
Paso 1: Infección en la raíz del diente
La infección comienza por varias causas comunes. Una caries profunda permite que la bacteria llegue al nervio, causando infección. Un diente con endodoncia previa puede reinfectarse si la endodoncia fue mal hecha o si la infección reaparece. Un trauma dental (golpe) puede causar que el nervio muera, permitiendo que la infección se desarrolle. Una fractura dental permite que la bacteria entre por la fractura. En cualquier caso, la bacteria se multiplica en el interior del diente, la infección se extiende a la raíz, sale por el ápice (punta de la raíz), y forma un absceso (bolsa de pus) en el hueso.
Paso 2: Acumulación de pus
El pus (bacteria, células muertas, glóbulos blancos) se acumula en el hueso alrededor de la raíz. La presión aumenta constantemente a medida que más pus se acumula, buscando una salida.
Paso 3: Formación del canal (fístula)
El pus busca el camino de menor resistencia. Perfora el hueso, luego perfora la encía, y forma un canal (fístula) que drena a la boca. Como resultado, la presión disminuye y el dolor disminuye o desaparece. El pus drena constantemente o intermitentemente. La fístula permanece abierta mientras la infección persiste.
Por qué la fístula «no duele»
El dolor en una infección dental ocurre por PRESIÓN. Cuando el pus se acumula sin poder drenar, la presión en el hueso y los tejidos aumenta, causando dolor intenso (flemón). Con una fístula, el pus drena constantemente, por lo que la presión se libera y el dolor disminuye o desaparece. Es como una olla a presión: si la válvula está cerrada, la presión aumenta (dolor, flemón). Si la válvula se abre (fístula), la presión se libera (menos dolor). PERO aquí está lo importante: que no duela NO significa que no haya infección. La infección sigue ahí. La fístula solo está drenando el pus.
Por Qué Aparece: Causas De La Fístula Dental
Causa 1: Caries profunda (más común)
Una caries no tratada es la causa más frecuente de fístula. La caries avanza lentamente hacia el interior del diente. Cuando llega al nervio (pulpa), causa pulpitis (inflamación). Si no se trata, el nervio muere (necrosis). La bacteria se multiplica en los conductos del diente. La infección se extiende a la raíz. Sale por el ápice y forma un absceso en el hueso. Finalmente, se forma la fístula. Este proceso puede tardar meses o años desde la caries inicial hasta la fístula. Los síntomas previos incluyen dolor dental (al principio, cuando el nervio está inflamado), sensibilidad al frío y calor, dolor al masticar. Luego, el dolor desaparece (cuando el nervio muere). Finalmente, aparece la fístula (cuando la infección drena).
Causa 2: Endodoncia previa (mal hecha o reinfectada)
Una endodoncia que no eliminó toda la bacteria puede resultar en una infección persistente. La bacteria persiste en los conductos y causa reinfección, formando un absceso y luego una fístula. Alternativamente, una endodoncia bien hecha puede reinfectarse con el tiempo si la bacteria entra por filtración (sellado defectuoso o fractura). La frecuencia de este problema es del 5-15% de endodoncias. La fístula puede aparecer meses o años después de la endodoncia.
Causa 3: Trauma dental
Un golpe en el diente causa daño al nervio. El nervio muere (necrosis). La bacteria coloniza los conductos. Se desarrolla una infección. Se forma un absceso y luego una fístula. El problema es que muchas veces el trauma pasa desapercibido (golpe leve, hace años), por lo que el paciente no relaciona la fístula con el trauma.
Causa 4: Fractura dental
Un diente fracturado (vertical u horizontal) permite que la bacteria entre por la fractura. Se desarrolla una infección. Se forma un absceso y luego una fístula. Las fracturas pueden ser visibles (se ven en el examen) o ocultas (no visibles, solo se ven en radiografía o al extraer el diente).
Causa 5: Enfermedad periodontal severa
Una enfermedad de encías avanzada causa pérdida de hueso. Se forman bolsas periodontales profundas. La bacteria se acumula. Se forma un absceso periodontal. Se desarrolla una fístula. Es importante distinguir entre fístula periodontal (origen en la encía/hueso alrededor del diente) y fístula endodóntica (origen en la raíz del diente). El diagnóstico requiere evaluación periodontal (sondaje, radiografías).
Causa 6: Diente incluido o retenido
Un diente que no erupcionó completamente (por ejemplo, una muela del juicio) puede desarrollar un quiste o infección alrededor del diente. Esto puede resultar en una fístula. Esta causa es menos común que las anteriores.
Causa 7: Cuerpo extraño
Un objeto extraño (por ejemplo, un resto de comida o un palillo) se clava en la encía. Se desarrolla una infección. Se forma una fístula. Esta causa es muy rara.

Diferencia Entre Fístula Y Flemón: Cuándo Duele, Cuándo No
Flemón (absceso agudo)
Un flemón es una acumulación de pus en los tejidos blandos (encía, mejilla) que causa hinchazón y dolor intenso. Las características principales incluyen dolor intenso (pulsátil, constante), hinchazón visible (bulto grande, caliente, rojo), sensibilidad al tacto (duele al tocar), diente sensible (duele al morder o al tocar), fiebre (a veces), malestar general, y dificultad para abrir la boca o tragar (si la hinchazón es grande).
La causa es una infección aguda donde el pus se acumula sin poder drenar, causando presión y dolor. Es una urgencia que requiere tratamiento inmediato (antibióticos, drenaje, endodoncia o extracción). El flemón puede drenar espontáneamente (el pus sale por la encía), lo que reduce el dolor y puede formar una fístula. O puede requerir drenaje quirúrgico.
Fístula (absceso crónico drenante)
Una fístula es un canal que drena pus de una infección crónica. Como el pus drena constantemente, la presión se libera y hay menos dolor. Las características principales incluyen ausencia de dolor (o dolor leve), un bulto pequeño en la encía (2-5 mm, blanco o amarillento), líquido que sale al presionar (pus, mal sabor), sin hinchazón (o hinchazón mínima), sin fiebre, y el diente puede estar asintomático (no duele al morder).
La causa es una infección crónica donde el pus drena constantemente, manteniendo la presión baja. No es una emergencia inmediata, pero requiere tratamiento (no se cura sola). La fístula puede permanecer meses o años mientras la infección persiste. Puede cerrarse temporalmente (si el drenaje se obstruye), lo que causa que la presión aumente y aparezca un flemón. Luego vuelve a drenar (fístula). Puede aparecer y desaparecer en ciclos.
Tabla comparativa
| Aspecto | Flemón | Fístula |
|---|---|---|
| Dolor | Intenso | Mínimo o ausente |
| Hinchazón | Grande, visible | Pequeña o ausente |
| Apariencia | Bulto rojo, caliente | Bulto blanco/amarillo |
| Drenaje | No (pus acumulado) | Sí (pus drena) |
| Fiebre | Posible | Rara |
| Urgencia | Inmediata | No inmediata |
| Duración | Aguda (días) | Crónica (meses/años) |
| Tratamiento | Antibióticos + drenaje | Endodoncia/extracción |
Relación entre flemón y fístula
La secuencia común es: infección inicial (dolor, sensibilidad) → flemón (absceso agudo, dolor intenso, hinchazón) → drenaje espontáneo (pus sale por la encía, dolor disminuye) → fístula (absceso crónico, canal permanente abierto, drena constantemente, sin dolor). Alternativamente, una infección crónica puede formar una fístula directamente sin pasar por un flemón previo. El mensaje clave es que un flemón indica infección aguda (con presión y dolor), mientras que una fístula indica infección crónica (con drenaje y sin dolor). Ambos indican una infección que requiere tratamiento.
Cómo Reconocer Una Fístula: Signos Y Síntomas
Signos visibles
El signo más evidente es un bulto en la encía, generalmente cerca de la raíz del diente afectado. El tamaño es pequeño (2-5 mm, como un grano de arroz). El color puede ser blanco, amarillento, o rosado. La textura es blanda y puede tener una abertura visible. Cuando presionas el bulto, sale líquido (pus, amarillento, con mal sabor). La fístula puede aparecer y desaparecer (se cierra, se vuelve a abrir). Puede cambiar de tamaño (más grande cuando hay más pus, más pequeño después de drenar).
Síntomas
Los síntomas incluyen mal sabor en la boca (por el pus que drena), mal aliento (halitosis, por la infección), sensación de «algo» en la encía (notas el bulto con la lengua), dolor leve o ausente (a diferencia del flemón), el diente puede estar asintomático (no duele al morder, no es sensible), y posible cambio de color del diente (puede estar más oscuro, grisáceo, si el nervio está muerto).
Localización común
La fístula es más frecuente en la encía vestibular (lado externo, hacia mejilla o labio), cerca de la raíz del diente afectado (generalmente en el tercio medio o apical). Es menos frecuente en la encía palatina o lingual (lado interno, hacia paladar o lengua). Raramente, puede drenar a través de otras estructuras (seno maxilar, piel de la cara).
Dientes más afectados
Las molares (muelas) y premolares son los dientes más comúnmente afectados. Los incisivos superiores también pueden verse afectados, especialmente después de un trauma. Los caninos son menos comúnmente afectados.
Cuándo sospechar fístula
Debes sospechar una fístula si tienes un bulto blanco o amarillento en la encía que no desaparece, sale líquido al presionar, hay mal sabor persistente, tienes historia de dolor dental previo (que desapareció), el diente tiene caries grande, endodoncia previa, o trauma, o el diente tiene cambio de color (oscuro).

Cómo Se Diagnostica: Radiografías Y Pruebas
Paso 1: Historia clínica
El especialista hará preguntas clave para entender el problema. ¿Cuándo notaste el bulto? ¿Sale líquido? ¿Has tenido dolor en ese diente? (¿cuándo?). ¿Tienes caries en ese diente? ¿Has tenido endodoncia en ese diente? ¿Has tenido trauma (golpe) en ese diente? ¿Qué tratamientos has probado? Estas preguntas ayudan a identificar la causa de la fístula.
Paso 2: Examen clínico exhaustivo
La evaluación incluye inspección visual (localizar la fístula, evaluar tamaño y color), palpación (presionar la fístula para confirmar que sale pus), evaluación del diente (buscar caries, fracturas, cambio de color), prueba de percusión (golpear el diente para evaluar sensibilidad), pruebas de vitalidad (frío, calor, eléctrica para evaluar si el nervio está vivo o muerto), sondaje periodontal (medir profundidad de bolsas para descartar origen periodontal), y evaluación de la articulación temporomandibular (ATM). Los hallazgos típicos en odontalgia atípica incluyen una fístula visible que drena pus, un diente con caries, endodoncia previa, o cambio de color, prueba de vitalidad negativa (nervio muerto), y posible sensibilidad a la percusión.
Paso 3: Radiografía
Se realizan radiografías para confirmar el diagnóstico. Una radiografía periapical muestra el diente completo (corona, raíz, hueso alrededor). Una radiografía con gutapercha es especialmente útil: se inserta una punta de gutapercha (material de endodoncia) en la fístula, se toma una radiografía, y la gutapercha señala el diente origen. Los hallazgos típicos incluyen una radiolucidez apical (zona oscura en la punta de la raíz que indica pérdida de hueso por infección), caries profunda (que llega al nervio), endodoncia previa (con o sin lesión apical), fractura (si visible), y pérdida de hueso (alrededor de la raíz).
Paso 4: Identificar diente origen (si no está claro)
Si no está claro cuál es el diente origen, se pueden usar varias técnicas. Una radiografía con gutapercha (insertar una punta en la fístula, tomar radiografía) muestra el diente origen. Se puede seguir el tracto: insertar un instrumento fino en la fístula y seguir la dirección (hacia qué diente apunta). Se puede evaluar múltiples dientes: si varios dientes son candidatos, evaluar cada uno (vitalidad, radiografía).
Diagnóstico diferencial (otras causas de bulto en encía)
Es importante descartar otras causas. Un absceso periodontal tiene origen en enfermedad de encías (no en la raíz del diente). Un quiste es un bulto que no drena pus (requiere biopsia). Un tumor es raro, pero debe descartarse si el bulto no responde a tratamiento. Un granuloma piógeno es una lesión benigna (generalmente después de trauma o embarazo). Una afta es una úlcera dolorosa (no un bulto que drena pus).
Cómo Se Cura: Tratamientos Paso A Paso
Principio fundamental
La fístula NO se trata directamente. Se trata la CAUSA (infección en la raíz del diente). Cuando se elimina la infección, la fístula se cierra sola en 1-2 semanas.
Tratamiento 1: Endodoncia (tratamiento de conductos)
La endodoncia es el tratamiento preferido cuando el diente puede salvarse. Se realiza cuando el diente no está muy destruido, no tiene fractura vertical, y el paciente quiere conservar el diente. Es un procedimiento para eliminar el tejido infectado del interior del diente, limpiar los conductos, y sellar.
Los pasos incluyen anestesia local, aislamiento (dique de goma), acceso (abrir el diente para llegar a los conductos), limpieza (eliminar tejido infectado, limpiar conductos con instrumentos y desinfectantes), sellado (rellenar conductos con material, gutapercha, y sellar el acceso), y restauración (corona o empaste para proteger el diente).
La duración típica es de 1-2 sesiones (60-90 minutos cada una). Si la infección es severa, puede requerir medicación entre sesiones (hidróxido de calcio). La efectividad es del 85-95% (la infección se elimina, la fístula se cierra). La fístula se cierra en 1-2 semanas después de la endodoncia.
La lesión ósea (radiolucidez en radiografía) puede tardar meses en sanar (3-12 meses). El coste en España es de 200-600€ (según el diente: incisivo más barato, molar más caro), más 400-800€ para una corona si es necesaria.
Tratamiento 2: Reendodoncia (si endodoncia previa falló)
La reendodoncia se realiza cuando el diente ya tiene endodoncia, pero la infección persiste o recurrió. Esto puede ocurrir si la endodoncia previa fue mal hecha (conductos no limpiados completamente, sellado defectuoso).
Es un procedimiento más complejo que la endodoncia inicial porque requiere eliminar el material previo, limpiar de nuevo, y sellar mejor. La efectividad es del 70-85% (menor que la endodoncia inicial). El coste es de 300-800€ (más caro que la endodoncia inicial).
Tratamiento 3: Cirugía apical (apicectomía)
La cirugía apical se realiza cuando la endodoncia o reendodoncia no funcionó (la infección persiste), los conductos son muy curvos o calcificados (no se pueden limpiar por dentro), o hay fractura en la raíz (pero el diente puede salvarse). Es una cirugía para eliminar la punta de la raíz infectada y sellar el conducto desde fuera. Los pasos incluyen anestesia local, incisión en la encía (levantar colgajo), acceso al hueso (eliminar hueso que cubre la raíz), cortar la punta de la raíz (3-4 mm), limpiar la infección (curetaje), sellar el conducto (desde fuera, con material especial), y suturar la encía. La duración es de 45-90 minutos. La efectividad es del 70-90%. La recuperación incluye hinchazón y molestias durante 3-7 días. Las suturas se retiran en 7-10 días. El coste es de 300-600€.
Tratamiento 4: Extracción
La extracción se realiza cuando el diente no puede salvarse (muy destruido, fractura vertical, pérdida de hueso severa), la endodoncia/reendodoncia/cirugía fallaron, el paciente no quiere o no puede pagar endodoncia, o es un diente de leche (en niños).
Es un procedimiento para extraer el diente completo (raíz incluida). Los pasos incluyen anestesia local, luxación (aflojar el diente), y extracción (sacar el diente con fórceps o elevador). La duración es de 15-45 minutos (según complejidad). La efectividad es del 100% (elimina el diente y la infección).
La recuperación incluye molestias durante 3-7 días. El alveolo cicatriza en 2-4 semanas. El coste es de 50-150€ (extracción simple) o 100-300€ (extracción quirúrgica). Después de la extracción, debes considerar el reemplazo (implante, puente, prótesis).
Tratamiento 5: Antibióticos (complemento, NO cura)
Los antibióticos se utilizan como complemento cuando hay infección severa (flemón, fiebre, hinchazón facial), antes de endodoncia/extracción (para controlar la infección), o después de cirugía (para prevenir infección postoperatoria).
Los antibióticos comunes incluyen amoxicilina (500-875 mg cada 8 horas, 7 días), amoxicilina + ácido clavulánico (si infección severa), clindamicina (si alergia a penicilina), y metronidazol (complemento, para bacterias anaerobias).
Es importante aclarar que los antibióticos NO curan la fístula. Solo controlan la infección temporalmente. Requiere tratamiento definitivo (endodoncia o extracción) para eliminar la fuente de infección.
Qué NO funciona
Los enjuagues bucales pueden ayudar con la higiene, pero NO curan la infección en la raíz. Los remedios caseros (ajo, clavo, agua oxigenada) NO curan la infección. Drenar la fístula manualmente no funciona porque el pus vuelve a acumularse mientras la infección persiste. Ignorar la fístula no hace que desaparezca: la infección NO desaparece sola.
Tiempo de curación después de tratamiento
La fístula se cierra en 1-2 semanas después de una endodoncia o extracción exitosa. La lesión ósea (radiolucidez en radiografía) requiere una radiografía de control a los 3-6 meses para evaluar la curación del hueso. La curación completa puede tardar 6-12 meses. Si la fístula NO se cierra después de 2-3 semanas, el tratamiento no funcionó (la infección persiste) y requiere reevaluación (reendodoncia, cirugía, o extracción).
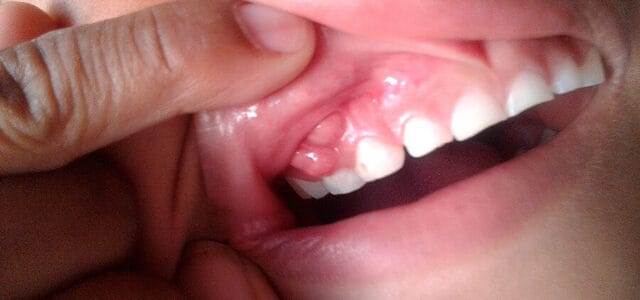
Qué Pasa Si No Se Trata: Complicaciones
Complicación 1: Destrucción de hueso
Una infección crónica causa que la bacteria destruya el hueso alrededor de la raíz. Hay pérdida de hueso progresiva. Como consecuencia, el diente se afloja (movilidad). Puede afectar dientes vecinos. Dificulta la colocación de implante (si se extrae el diente, no hay suficiente hueso).
Complicación 2: Extensión de infección
La infección puede extenderse a tejidos vecinos. Las posibles extensiones incluyen seno maxilar (sinusitis odontogénica, si el diente es superior), tejidos blandos (flemón, celulitis facial), espacios fasciales (infección profunda, puede ser grave), y hueso (osteomielitis, infección del hueso). Los síntomas incluyen hinchazón facial, fiebre, malestar general, dificultad para abrir la boca, tragar, o respirar (si la infección es severa). Requiere tratamiento inmediato (hospitalización, antibióticos IV, drenaje quirúrgico).
Complicación 3: Pérdida del diente
La infección destruye tanto hueso que el diente se afloja y se pierde. O requiere extracción.
Complicación 4: Afectación de dientes vecinos
La infección se extiende a las raíces de dientes vecinos. Afecta su salud.
Complicación 5: Complicaciones sistémicas (raras, pero posibles)
La bacteria puede entrar al torrente sanguíneo, causando infección sistémica. Las posibles complicaciones incluyen endocarditis bacteriana (infección de válvulas cardíacas, en pacientes con problemas cardíacos), absceso cerebral (muy raro), y sepsis (infección generalizada, muy raro). Los factores de riesgo incluyen sistema inmune debilitado (diabetes, VIH, quimioterapia) y problemas cardíacos (válvulas artificiales, cardiopatías).
Mensaje clave
Una fístula puede parecer inofensiva («no duele, es solo un granito»), pero indica una infección activa que puede causar complicaciones serias. No esperes. Trata la infección.
Puede Volver A Aparecer: Recurrencia Y Prevención
Por qué puede volver a aparecer
La fístula puede volver a aparecer por varias razones. Un tratamiento incompleto significa que la endodoncia no eliminó toda la bacteria (conductos no limpiados completamente). La infección persiste y la fístula vuelve. Una reinfección ocurre cuando el sellado es defectuoso (la bacteria entra de nuevo), hay caries nueva (en un diente con endodoncia), o hay fractura (la bacteria entra por la fractura). Es posible que se haya tratado un diente equivocado: se trató un diente, pero la infección venía de otro, por lo que la fístula persiste. Una causa no dental significa que el origen es periodontal (no endodóntico), requiriendo tratamiento periodontal. O puede haber un quiste o tumor (raro).
Qué hacer si fístula vuelve a aparecer
Si la fístula vuelve a aparecer, debes consultar con tu dentista para reevaluación. Se realiza una radiografía para evaluar la curación y buscar otras causas. Considera reendodoncia (si la endodoncia previa falló), cirugía apical (si la reendodoncia no es opción), o extracción (si el diente no puede salvarse).
Prevención
Para prevenir la fístula, trata las caries temprano (antes de que lleguen al nervio). Mantén higiene oral adecuada (cepillado 2 veces al día, hilo dental). Realiza revisiones dentales regulares (cada 6-12 meses). Protege tus dientes de trauma (protector bucal para deportes). Restaura dientes con endodoncia (corona, para prevenir fractura o reinfección). Realiza seguimiento después de endodoncia (radiografía de control a 6-12 meses).
Fístulas En Niños: Dientes De Leche
Particularidades
La causa más común de fístula en niños es caries en dientes de leche. La bacteria llega al nervio, causando infección. Se forma una fístula. La apariencia es similar a la de los adultos (bulto blanco o amarillento en la encía). El tratamiento tiene dos opciones principales.
La extracción es más común: el diente de leche se va a caer eventualmente, la extracción elimina la infección, y permite la erupción del diente definitivo. La pulpotomía o pulpectomía (endodoncia en diente de leche) se realiza si el diente de leche es importante mantener (para espacio, función) o si falta mucho tiempo para que erupcione el diente definitivo.
Cuándo extraer vs tratar
Debes extraer el diente de leche si está cerca de caerse (raíz reabsorbida) o si está muy destruido. Debes tratar el diente de leche si es importante mantenerlo (molar de leche) o si falta más de 2 años para que erupcione el diente definitivo. Es importante no ignorar la fístula en niños. La infección en un diente de leche puede afectar el diente definitivo (que está formándose debajo).

La Verdad Sin Filtros Sobre La Fístula Dental
Tienes un granito blanco en la encía. No duele. Parece inofensivo. «A ver si se va solo.» NO se va a ir solo. Aquí está la verdad: ese «granito» es una fístula. Y la fístula NO es el problema. Es el SÍNTOMA. El problema es la INFECCIÓN en la raíz de tu diente. Y aquí está lo que necesitas saber.
La fístula es un canal que drena pus de una infección crónica. Por eso no duele (la presión se libera). Pero la infección sigue ahí. Indica infección en la raíz del diente (generalmente por caries, endodoncia previa, o trauma).
Requiere radiografía para confirmar. NO es lo mismo que un flemón. Flemón es infección aguda (dolor, hinchazón). Fístula es infección crónica (sin dolor, drena). NO se cura sola (ni con antibióticos, ni con enjuagues).
Requiere tratamiento definitivo: endodoncia o extracción. Si no se trata, puede causar complicaciones serias: destrucción de hueso, pérdida del diente, extensión de infección. El tratamiento es tratar la CAUSA (no la fístula). Endodoncia (eliminar infección) → fístula se cierra sola en 1-2 semanas. Cuanto antes se trate, mejor. Menos destrucción de hueso, más probabilidad de salvar el diente.
Tu plan de acción: Si tienes un bulto blanco en la encía que drena líquido, consulta con tu dentista (no esperes), realiza una radiografía (identificar diente origen, evaluar infección), considera tratamiento definitivo (endodoncia si el diente puede salvarse, extracción si no puede salvarse), y realiza seguimiento (radiografía de control a 6-12 meses).
Si tienes dolor intenso e hinchazón (flemón), consulta URGENTE (mismo día), toma antibióticos (controlar infección), realiza drenaje (si necesario), y realiza tratamiento definitivo (endodoncia o extracción, una vez controlada la infección).
Si tu hijo tiene fístula en diente de leche, consulta con odontopediatra, realiza evaluación (radiografía), y considera tratamiento (extracción más común, o pulpotomía/pulpectomía si el diente es importante mantener).
Ese granito blanco no es inofensivo. Es una señal. Una señal de que hay una infección activa. Destruyendo hueso. Dañando tejidos. Y que no duela no significa que no sea grave. Significa que está drenando. Es una señal. Que requiere acción. Antes de que sea demasiado tarde.