Miras a tu hijo. Siempre tiene la boca abierta. Viendo la tele, boca abierta. Haciendo los deberes, boca abierta. Durmiendo, boca abierta. «Cierra la boca,» le dices. La cierra durante 30 segundos y vuelve a abrirla. «¿Por qué siempre tienes la boca abierta?» «No sé. Es que…» Su cara parece alargada. Sus dientes superiores sobresalen. Tiene las encías inflamadas. Babea en la almohada.
Buscas en Google «niño siempre con boca abierta» y aparece: «Respirador bucal», «síndrome de cara larga», «maloclusión», «apnea del sueño infantil». ¿Respirador bucal? ¿Eso es malo? «Pero si respira… ¿qué importa si es por la boca o por la nariz?» Sigues leyendo: «La respiración bucal crónica puede cambiar la forma de la cara.» «Puede causar problemas dentales permanentes.» «Puede afectar el desarrollo del maxilar.» «Puede causar problemas de sueño, concentración, crecimiento.» Espera. ¿Cambiar la forma de la cara?
Llamas al pediatra. «Es normal. Ya se le pasará.» Pero no se le pasa. Llamas al dentista. «Sí, es respirador bucal. Necesita evaluación con ortodoncista y otorrino.» «¿Otorrino? ¿Ortodoncista? ¿Por respirar por la boca?» «Sí. Porque la respiración bucal crónica no es solo un hábito. Es un problema que afecta el desarrollo craneofacial, la salud dental, el sueño, y la calidad de vida.» Y te preguntas: ¿Por qué nadie me dijo esto antes? ¿Cuánto tiempo lleva así? ¿Se puede revertir? ¿Qué hago?
Este artículo existe porque millones de niños (y adultos) son respiradores bucales, y la mayoría de sus padres no saben que es un problema serio que requiere tratamiento. La respiración bucal crónica no es «solo un hábito». Es una disfunción que cambia la forma de la cara (cara alargada, mandíbula retraída, perfil convexo), causa problemas dentales (mordida abierta, dientes apiñados, sobremordida), afecta el desarrollo del maxilar (paladar estrecho, alto), causa problemas de sueño (ronquidos, apnea, sueño fragmentado), afecta la concentración, el rendimiento escolar, el crecimiento, y aumenta el riesgo de caries, gingivitis, mal aliento. Y lo peor: muchos de estos cambios son permanentes si no se tratan a tiempo.
Pero también es tratable. Si se detecta temprano (idealmente antes de los 7-8 años), muchos cambios se pueden prevenir o revertir. Voy a explicarte exactamente qué es la respiración bucal, por qué ocurre, cómo afecta la cara y los dientes, cómo reconocerla, qué tratamientos funcionan, y cuándo es urgente actuar.
Vamos a hablar de:
- Qué es la respiración bucal (definición, prevalencia)
- Por qué ocurre (obstrucción nasal, hábito, anatomía)
- Cómo se supone que debemos respirar (respiración nasal, beneficios)
- Cómo la respiración bucal cambia la cara (síndrome de cara larga, desarrollo craneofacial)
- Cómo afecta los dientes (maloclusión, apiñamiento, mordida abierta)
- Otros efectos (sueño, salud oral, postura, rendimiento)
- Cómo reconocer a un respirador bucal (signos faciales, dentales, conductuales)
- Diagnóstico (evaluación multidisciplinaria: otorrino, ortodoncista, logopeda)
- Tratamiento (tratar causa subyacente + ortodoncia + terapia miofuncional)
- Prevención (detección temprana, tratamiento de alergias/adenoides)
- Cuándo actuar (ventana crítica de desarrollo)
Sin dramatizar, pero sin minimizar. Porque la respiración bucal puede parecer inofensiva («solo respira por la boca»), pero sus consecuencias son profundas y duraderas. No es «ya se le pasará». Es un problema que requiere evaluación y tratamiento. Pero también es un problema que, detectado a tiempo, tiene solución. Empecemos por lo básico: qué es la respiración bucal.
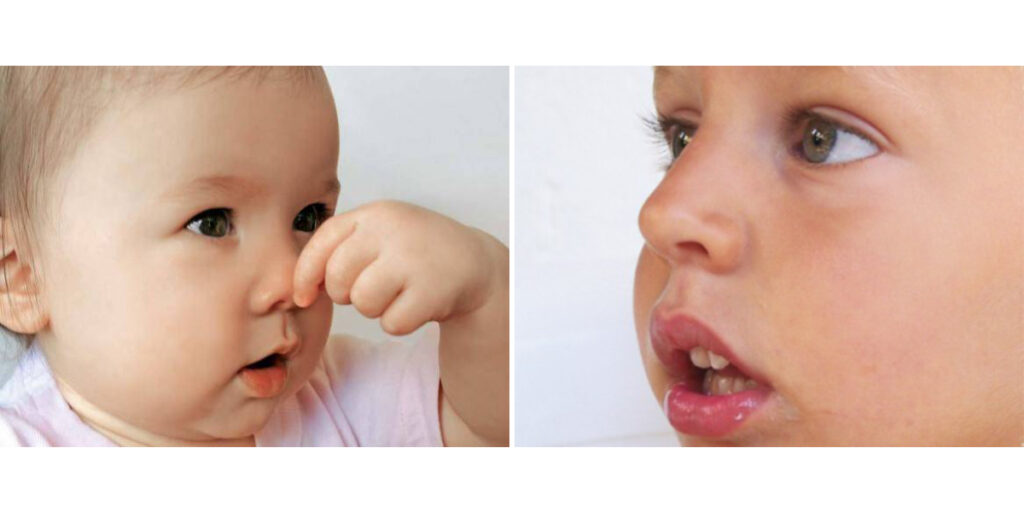
Qué Es La Respiración Bucal (Y Por Qué No Es Normal)
Definición
Respiración bucal = Respirar predominantemente por la boca (en lugar de por la nariz), especialmente en reposo y durante el sueño. Existen tres tipos: respirador bucal obligado (no puede respirar por nariz por obstrucción nasal completa), respirador bucal habitual (puede respirar por nariz, pero respira por boca por hábito adquirido, incluso después de resolver obstrucción), y respirador bucal mixto (respira por nariz y boca, pero predominantemente boca).
Prevalencia
En niños, la respiración bucal afecta entre el 10-25% (varía según estudios, edad, población). En adultos, afecta al 5-10%, aunque muchos fueron respiradores bucales en infancia. El pico de edad se presenta entre los 3-9 años, cuando adenoides y amígdalas están más grandes.
Por qué NO es normal
Los humanos estamos diseñados para respirar por la nariz. La boca es para comer, hablar, y respirar solo en emergencias (ejercicio intenso, obstrucción nasal temporal). Respirar crónicamente por la boca es una disfunción que tiene consecuencias importantes para el desarrollo y la salud.

Cómo Se Supone Que Debemos Respirar: La Respiración Nasal
Funciones de la nariz (que la boca NO hace)
1. FILTRACIÓN
Los pelos nasales y la mucosa filtran partículas, polvo, alérgenos y patógenos, evitando que entren directamente a los pulmones. Si respiras por boca, el aire entra sin filtrar, lo que aumenta el riesgo de infecciones respiratorias y alergias.
2. HUMIDIFICACIÓN
La mucosa nasal humidifica el aire añadiendo vapor de agua, de modo que llega a los pulmones con humedad adecuada. Si respiras por boca, el aire seco entra directamente, resecando boca, garganta y vías respiratorias, lo que aumenta el riesgo de infecciones, caries y gingivitis.
3. CALENTAMIENTO
La mucosa nasal calienta el aire a temperatura corporal, de modo que llega a los pulmones a temperatura adecuada. Si respiras por boca, el aire frío entra directamente, irritando las vías respiratorias.
4. PRODUCCIÓN DE ÓXIDO NÍTRICO
Los senos paranasales producen óxido nítrico (NO), que tiene funciones antimicrobiana, vasodilatadora (mejora oxigenación) y broncodilatadora. Si respiras por boca, no obtienes óxido nítrico, lo que resulta en peor oxigenación y más infecciones.
5. REGULACIÓN DEL FLUJO DE AIRE
La nariz regula la resistencia al flujo de aire, creando presión adecuada y mejorando el intercambio de gases en los pulmones. Si respiras por boca, el flujo de aire no está regulado, resultando en respiración menos eficiente.
Beneficios de la respiración nasal
La respiración nasal proporciona mejor oxigenación (óxido nítrico, flujo regulado), menos infecciones (filtración, humidificación, óxido nítrico), mejor sueño (respiración más eficiente, menos ronquidos), desarrollo facial adecuado (presión de lengua en paladar, crecimiento maxilar), salud oral (boca cerrada, saliva protege dientes y encías), y mejor postura (cabeza alineada, no adelantada). En resumen: la nariz es para respirar. La boca es para comer y hablar.

Por Qué Ocurre La Respiración Bucal: Las Causas
1. OBSTRUCCIÓN NASAL (causa más común en niños)
A. HIPERTROFIA DE ADENOIDES (adenoides grandes)
Los adenoides son tejido linfoide (similar a amígdalas) ubicado en la parte posterior de la nariz (nasofaringe). Su función es formar parte del sistema inmune, atrapando patógenos. El problema surge cuando en niños pequeños (3-7 años), los adenoides pueden crecer mucho y obstruir la vía aérea nasal. Los síntomas incluyen respiración bucal, ronquidos, voz nasal («gangosa»), infecciones respiratorias frecuentes, y otitis media recurrente (los adenoides obstruyen la trompa de Eustaquio). Esta es la causa más común de respiración bucal en niños, y el tratamiento es la adenoidectomía (extirpación quirúrgica, si la obstrucción es severa).
B. HIPERTROFIA DE AMÍGDALAS (amígdalas grandes)
Las amígdalas son tejido linfoide ubicado en la parte posterior de la garganta (visibles al abrir la boca). El problema surge cuando pueden crecer mucho y obstruir la vía aérea, especialmente durante el sueño. Los síntomas incluyen respiración bucal, ronquidos, apnea del sueño (pausas respiratorias), dificultad para tragar, e infecciones de garganta frecuentes. El tratamiento es la amigdalectomía (extirpación quirúrgica, si la obstrucción es severa o hay infecciones recurrentes).
C. RINITIS ALÉRGICA (alergias nasales)
La rinitis alérgica es la inflamación de la mucosa nasal por alérgenos (polen, ácaros, pelo de animales, moho). Los síntomas incluyen congestión nasal, estornudos, picazón nasal, secreción nasal clara, y respiración bucal por congestión. Es muy común, afectando al 10-30% de los niños. El tratamiento incluye antihistamínicos, corticosteroides nasales, evitar alérgenos, e inmunoterapia (vacunas de alergia) si las alergias son severas.
D. DESVIACIÓN DEL TABIQUE NASAL
El tabique nasal (pared que separa las fosas nasales) puede estar desviado (no centrado), ya sea de forma congénita (desde nacimiento) o traumática (por golpe en la nariz). Los síntomas incluyen obstrucción nasal (unilateral o bilateral) y respiración bucal. El tratamiento es la septoplastia (cirugía para corregir la desviación, generalmente en adolescentes o adultos).
E. PÓLIPOS NASALES
Los pólipos nasales son crecimientos benignos en la mucosa nasal, asociados a inflamación crónica, alergias y asma. Los síntomas incluyen obstrucción nasal, pérdida del olfato, y respiración bucal. El tratamiento incluye corticosteroides nasales y cirugía (si son severos).
F. INFECCIONES RESPIRATORIAS FRECUENTES
Los resfriados y la sinusitis frecuentes causan congestión nasal crónica, lo que lleva a respiración bucal. El problema es que si las infecciones son muy frecuentes, el niño puede desarrollar un hábito de respiración bucal, incluso cuando la nariz está despejada.
2. HÁBITO (respiración bucal habitual)
El niño tuvo obstrucción nasal (adenoides, alergias) y respiró por boca. Cuando la obstrucción se resolvió (cirugía, tratamiento), continuó respirando por boca por hábito adquirido. Esto es común: el 30-40% de los respiradores bucales continúan respirando por boca después de resolver la obstrucción. El tratamiento es la terapia miofuncional (reeducación del patrón respiratorio).
3. ANATOMÍA (factores estructurales)
Algunos factores anatómicos pueden contribuir a la respiración bucal, como paladar estrecho y alto (menos espacio para la lengua, que cae hacia atrás obstruyendo la vía aérea), mandíbula retraída (micrognatia, la lengua cae hacia atrás), lengua grande (macroglosia, obstruye la vía aérea), y frenillo lingual corto (anquiloglosia, limita el movimiento de la lengua, afectando su posición). El tratamiento incluye ortodoncia (expansión palatina), cirugía (frenectomía), y terapia miofuncional.
4. OTROS
Otras causas menos comunes incluyen apnea obstructiva del sueño (obstrucción de la vía aérea durante el sueño), enfermedades neuromusculares (hipotonía, debilidad muscular), y síndrome de Down (hipotonía, lengua grande, vía aérea pequeña).
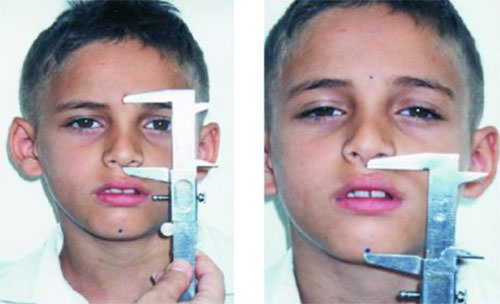
Cómo La Respiración Bucal Cambia La Cara: El Síndrome De Cara Larga
El mecanismo: Postura de lengua y presión
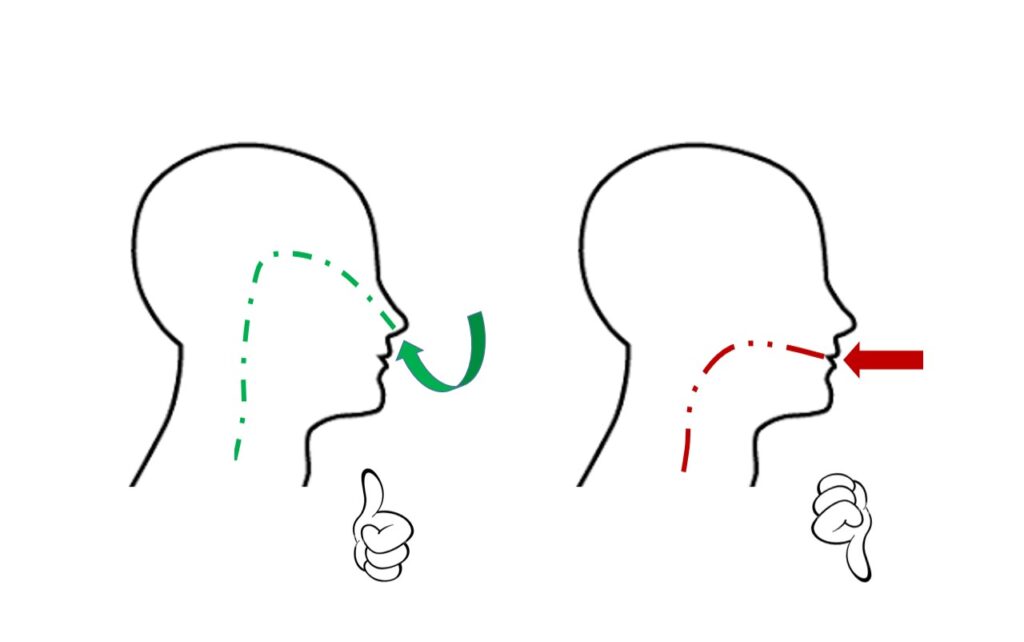
En la respiración nasal normal, la boca está cerrada, la lengua está en posición de reposo (punta de lengua toca el paladar detrás de los dientes superiores, resto de lengua apoyada en el paladar), hay presión de lengua en el paladar (que estimula el crecimiento lateral del maxilar, ensanchando el paladar), y los labios están cerrados (la presión de los labios equilibra la presión de la lengua). El resultado es que el maxilar crece adecuadamente (ancho, no estrecho) y la cara se desarrolla armoniosamente.
En la respiración bucal, la boca está abierta, la lengua está en posición baja (cae al piso de la boca, no toca el paladar), no hay presión de lengua en el paladar (el maxilar no recibe estímulo para crecer lateralmente, el paladar se queda estrecho y alto), y los labios están separados (sin presión de labios para equilibrar). El resultado es que el maxilar crece hacia abajo y adelante (en lugar de lateralmente), la cara se alarga, la mandíbula se retrae, y se desarrolla el «síndrome de cara larga».
Características del síndrome de cara larga (adenoid facies)
Los cambios faciales incluyen cara alargada (crecimiento vertical excesivo), tercio inferior de cara alargado (distancia entre nariz y mentón aumentada), mandíbula retraída (retrognatia, mentón pequeño, hacia atrás), perfil convexo (nariz y mentón hacia atrás, labios hacia adelante), labios incompetentes (no se cierran sin esfuerzo, labio superior corto, labio inferior evertido), ojeras (por mala calidad de sueño, congestión venosa), expresión facial apagada (boca abierta, mirada cansada), narinas estrechas (fosas nasales pequeñas), y ángulo nasolabial aumentado (ángulo entre nariz y labio superior más abierto).
Los cambios dentales incluyen paladar estrecho y alto (forma de «V» en lugar de «U»), mordida cruzada posterior (dientes superiores posteriores muerden por dentro de inferiores), sobremordida horizontal aumentada (overjet, dientes superiores sobresalen mucho), mordida abierta anterior (dientes superiores e inferiores no contactan al cerrar boca), apiñamiento dental (dientes torcidos, no hay espacio), dientes superiores protruidos (hacia adelante), y encías inflamadas (gingivitis, por boca seca).
Otros cambios incluyen postura de cabeza adelantada (para abrir la vía aérea), hombros encorvados, e hipotonía facial (músculos faciales débiles).
Ventana crítica de desarrollo
La edad crítica es entre 3-12 años, especialmente 5-9 años. Durante esta edad, el maxilar y la mandíbula están en crecimiento activo. La respiración bucal durante este período puede alterar permanentemente el desarrollo craneofacial. Después de los 12 años, el crecimiento facial está casi completo, y los cambios faciales son más difíciles de revertir (pueden requerir cirugía ortognática). El mensaje clave es que la detección y el tratamiento temprano (antes de 7-8 años) es fundamental para prevenir o revertir los cambios faciales.

Cómo Afecta Los Dientes: Maloclusión Y Problemas Dentales
1. PALADAR ESTRECHO, ALTO
Sin presión de lengua en el paladar, el maxilar no se expande lateralmente, resultando en un paladar estrecho y alto (forma de «V»). Las consecuencias incluyen menos espacio para los dientes (apiñamiento), menos espacio para la lengua (que cae hacia atrás obstruyendo la vía aérea, creando un círculo vicioso), y mordida cruzada posterior.
2. MORDIDA CRUZADA POSTERIOR
La mordida cruzada posterior ocurre cuando los dientes superiores posteriores (molares, premolares) muerden por dentro de los dientes inferiores (en lugar de por fuera, que es lo normal). La causa es el maxilar superior estrecho (que no creció lateralmente). Las consecuencias incluyen asimetría facial (si la mordida cruzada es unilateral), desgaste dental anormal, y problemas de ATM.
3. SOBREMORDIDA HORIZONTAL AUMENTADA (OVERJET)
La sobremordida horizontal aumentada ocurre cuando los dientes superiores sobresalen mucho hacia adelante (distancia horizontal entre dientes superiores e inferiores aumentada). Las causas incluyen maxilar superior protruido (hacia adelante), mandíbula retraída (hacia atrás), y dientes superiores inclinados hacia adelante. Las consecuencias incluyen problemas estéticos (dientes «de conejo»), mayor riesgo de trauma dental (dientes superiores más expuestos), y dificultad para cerrar los labios.
4. MORDIDA ABIERTA ANTERIOR
La mordida abierta anterior ocurre cuando los dientes superiores e inferiores anteriores no contactan al cerrar la boca (hay espacio entre ellos). Las causas incluyen la lengua que se interpone entre los dientes (empuja los dientes hacia adelante y arriba) y succión de dedo/chupete prolongada (asociada a respiración bucal). Las consecuencias incluyen dificultad para morder alimentos (manzana, bocadillo), problemas de habla (ceceo, dificultad con sonidos «s», «z», «t», «d»), y problemas estéticos.
5. APIÑAMIENTO DENTAL
El apiñamiento dental ocurre cuando los dientes están torcidos, montados, sin espacio suficiente. La causa es el maxilar estrecho (menos espacio para los dientes). Las consecuencias incluyen problemas estéticos, dificultad para la higiene (más riesgo de caries y gingivitis), y la necesidad de ortodoncia.
6. GINGIVITIS (ENCÍAS INFLAMADAS)
La respiración bucal causa boca seca, lo que resulta en menos saliva y menos protección para las encías, causando inflamación y sangrado. Si no se trata, puede progresar a periodontitis (pérdida de hueso, pérdida de dientes).
7. CARIES
La respiración bucal causa boca seca, lo que resulta en menos saliva y menos protección para los dientes, aumentando el riesgo de caries. Los respiradores bucales tienen 2-3 veces más caries que los respiradores nasales. Además, la boca seca causa mal aliento.
Otros Efectos De La Respiración Bucal
1. PROBLEMAS DE SUEÑO
La respiración bucal causa una vía aérea menos eficiente, resultando en ronquidos, apnea obstructiva del sueño (pausas respiratorias), y sueño fragmentado. Las consecuencias incluyen cansancio diurno, irritabilidad, problemas de concentración, bajo rendimiento escolar, problemas de crecimiento (la hormona de crecimiento se libera durante el sueño profundo), y enuresis (mojar la cama).
2. PROBLEMAS DE POSTURA
Para compensar la obstrucción de la vía aérea, el niño adelanta la cabeza (para abrir la vía aérea). Las consecuencias incluyen cabeza adelantada (postura de «cuello de texto»), hombros encorvados, dolor de cuello y espalda, y problemas de columna (escoliosis, en casos severos).
3. PROBLEMAS DE HABLA
La lengua en posición baja, el paladar estrecho, y la mordida abierta causan dificultad para articular ciertos sonidos. Los problemas comunes incluyen ceceo (dificultad con «s», «z»), dificultad con «t», «d», «n», «l» (sonidos que requieren lengua en el paladar), y voz nasal (si los adenoides son grandes).
4. PROBLEMAS DE CONCENTRACIÓN Y RENDIMIENTO ESCOLAR
La mala calidad de sueño combinada con peor oxigenación causa cansancio y dificultad para concentrarse, resultando en bajo rendimiento escolar. Los estudios muestran que los niños con respiración bucal y apnea del sueño tienen peor rendimiento académico y más problemas de conducta (hiperactividad, impulsividad, similar a TDAH).
5. PROBLEMAS DE CRECIMIENTO
La mala calidad de sueño resulta en menos liberación de hormona de crecimiento, causando crecimiento más lento. Los estudios muestran que los niños con apnea del sueño (asociada a respiración bucal) pueden tener retraso en el crecimiento. El tratamiento (adenoidectomía, amigdalectomía) mejora el crecimiento.
6. MAL ALIENTO (HALITOSIS)
La respiración bucal causa boca seca, lo que resulta en menos saliva, más bacterias, y mal aliento. La boca seca es un factor importante en el desarrollo del mal aliento.
7. INFECCIONES RESPIRATORIAS FRECUENTES
La respiración bucal causa que el aire entre sin filtrar y sin humidificar, resultando en más infecciones (resfriados, faringitis, bronquitis).

Cómo Reconocer A Un Respirador Bucal: Signos Clave
Signos faciales
Los signos faciales incluyen boca abierta en reposo (especialmente viendo TV, durmiendo), cara alargada (tercio inferior largo), mandíbula retraída (mentón pequeño, hacia atrás), labios que no se cierran sin esfuerzo (labio superior corto), ojeras, expresión facial apagada y cansada, y narinas estrechas.
Signos dentales
Los signos dentales incluyen paladar estrecho y alto, dientes superiores que sobresalen (overjet aumentado), mordida abierta (dientes superiores e inferiores no contactan), apiñamiento dental, y encías inflamadas (especialmente dientes superiores anteriores).
Signos conductuales/de sueño
Los signos conductuales incluyen ronquidos, sueño inquieto (se mueve mucho, posiciones raras), se despierta cansado (no descansa), cansancio diurno y somnolencia, irritabilidad, dificultad para concentrarse, bajo rendimiento escolar, y enuresis (mojar la cama, en niños mayores de 5 años).
Signos respiratorios
Los signos respiratorios incluyen respiración ruidosa (se escucha respirar), congestión nasal frecuente, infecciones respiratorias frecuentes, y voz nasal («gangosa»).
Signos posturales
Los signos posturales incluyen cabeza adelantada, hombros encorvados, y postura encorvada.
Test simple en casa
Puedes hacer una prueba de cierre labial: pide al niño que cierre la boca y respire por la nariz durante 1-2 minutos (mientras hace una actividad tranquila). Si no puede mantener la boca cerrada, abre la boca después de pocos segundos, o se siente incómodo y ansioso, es probable que sea un respirador bucal (u obstrucción nasal).

Diagnóstico: Evaluación Multidisciplinaria
Especialistas involucrados
1. OTORRINOLARINGÓLOGO (ORL)
El otorrinolaringólogo evalúa la obstrucción nasal (adenoides, amígdalas, desviación de tabique, pólipos, alergias) y la vía aérea superior. Las pruebas incluyen rinoscopia (mirar dentro de la nariz), nasofibrolaringoscopia (cámara flexible por la nariz, para ver adenoides y vía aérea), y radiografía lateral de cuello (para ver el tamaño de los adenoides). El tratamiento puede incluir adenoidectomía, amigdalectomía (si la obstrucción es severa), tratamiento de alergias (antihistamínicos, corticosteroides nasales), y septoplastia (si hay desviación de tabique).
2. ORTODONCISTA
El ortodoncista evalúa el desarrollo maxilar (paladar estrecho, mordida cruzada), la maloclusión (overjet, mordida abierta, apiñamiento), y la posición de la lengua. Las pruebas incluyen exploración clínica, radiografías (panorámica, cefalometría lateral), y modelos de estudio. El tratamiento puede incluir expansión palatina (ensanchar el maxilar), ortodoncia (brackets, alineadores), y aparatos funcionales (para estimular el crecimiento mandibular).
3. LOGOPEDA / TERAPEUTA MIOFUNCIONAL
El logopeda evalúa el patrón respiratorio (nasal vs bucal), la posición de la lengua en reposo y al tragar, la función de los labios y mejillas, y los problemas de habla. El tratamiento incluye terapia miofuncional (ejercicios para reeducar el patrón respiratorio, la posición de la lengua, la función labial) y terapia de habla (si hay problemas de articulación).
4. ESPECIALISTA EN SUEÑO (si apnea del sueño)
El especialista en sueño evalúa la calidad del sueño y la apnea obstructiva del sueño. Las pruebas incluyen polisomnografía (estudio de sueño). El tratamiento puede incluir CPAP (presión positiva continua, en casos severos), cirugía (adenoidectomía, amigdalectomía), y ortodoncia (expansión palatina).
Pruebas diagnósticas
La radiografía lateral de cuello muestra el tamaño de los adenoides y la vía aérea. La cefalometría lateral es una radiografía de perfil con mediciones (para evaluar el desarrollo craneofacial, la posición del maxilar/mandíbula). La polisomnografía es un estudio de sueño (si hay sospecha de apnea). La rinomanometría mide el flujo de aire nasal (para cuantificar la obstrucción).
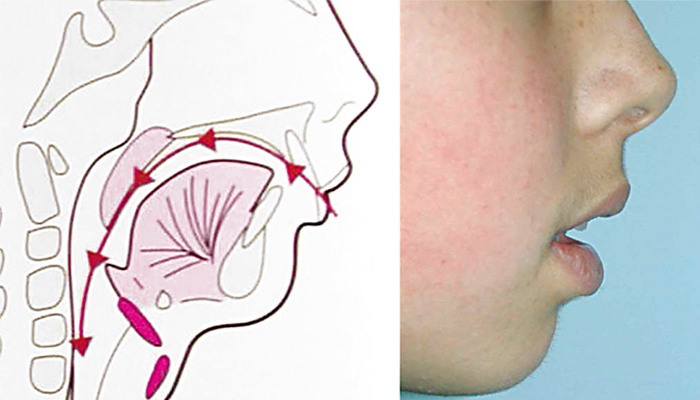
Tratamiento: Enfoque Multidisciplinario
Principio fundamental
El principio fundamental es tratar la causa (obstrucción nasal), corregir las consecuencias (maloclusión, hábito), y reeducar el patrón (terapia miofuncional).
Paso 1: Tratar la causa (obstrucción nasal)
ADENOIDECTOMÍA / AMIGDALECTOMÍA
La adenoidectomía o amigdalectomía se realiza cuando hay hipertrofia de adenoides/amígdalas con obstrucción severa, apnea obstructiva del sueño, o infecciones recurrentes. El procedimiento es una cirugía bajo anestesia general, con hospitalización de 1 día (o ambulatorio) y recuperación de 1-2 semanas. La efectividad es del 70-80% de niños que mejoran la respiración nasal después de la cirugía. Sin embargo, el 30-40% continúa respirando por boca (hábito), por lo que necesita terapia miofuncional.
TRATAMIENTO DE ALERGIAS
El tratamiento de alergias incluye medicamentos (antihistamínicos como cetirizina y loratadina, corticosteroides nasales como fluticasona y mometasona, descongestionantes para uso corto máximo 3 días), medidas ambientales (evitar alérgenos, fundas antiácaros en colchón y almohada, lavar ropa de cama con agua caliente mayor a 60°C, ventilación adecuada), e inmunoterapia (vacunas de alergia si las alergias son severas).
SEPTOPLASTIA
La septoplastia se realiza cuando hay desviación de tabique nasal con obstrucción severa, generalmente en adolescentes o adultos (después de completar el crecimiento facial).
Paso 2: Corregir las consecuencias (ortodoncia)
EXPANSIÓN PALATINA
La expansión palatina es un aparato ortodóncico que ensancha el maxilar superior (expande el paladar). Existen dos tipos: expansor rápido (tornillo que se activa diariamente, ensancha el paladar en 2-3 meses) y expansor lento (ensancha gradualmente, 6-12 meses). Se utiliza cuando hay paladar estrecho, mordida cruzada posterior, e idealmente antes de los 12-14 años (antes de que la sutura palatina se fusione). La efectividad es que ensancha el paladar, proporciona más espacio para los dientes, más espacio para la lengua, y mejora la respiración nasal en el 30-40% (al ensanchar las fosas nasales).
ORTODONCIA (BRACKETS, ALINEADORES)
La ortodoncia se utiliza cuando hay apiñamiento dental, overjet aumentado, mordida abierta, y después de la expansión palatina (si es necesario). La duración es de 18-36 meses (según la severidad).
APARATOS FUNCIONALES
Los aparatos funcionales son aparatos ortodóncicos que estimulan el crecimiento mandibular (para corregir la mandíbula retraída). Los ejemplos incluyen activador, bionator, y twin block. Se utilizan cuando hay mandíbula retraída (retrognatia) durante el crecimiento activo (8-14 años).
Paso 3: Reeducar el patrón (terapia miofuncional)
La terapia miofuncional consiste en ejercicios para reeducar el patrón respiratorio, la posición de la lengua, y la función labial. Los objetivos incluyen respiración nasal (en reposo, durante actividades, durante el sueño), posición correcta de la lengua (punta en el paladar, resto apoyada en el paladar), cierre labial (labios cerrados sin esfuerzo), y deglución correcta (tragar sin empujar la lengua contra los dientes). Los ejercicios típicos incluyen ejercicios de respiración nasal (respirar solo por la nariz, con boca cerrada), ejercicios de lengua (tocar el paladar, mantener posición), ejercicios de labios (fortalecer músculos, mejorar cierre), ejercicios de mejillas, y masticación bilateral (masticar de ambos lados). La duración es de 6-12 meses (sesiones semanales o quincenales) y requiere práctica diaria en casa (10-15 min/día). La efectividad es del 60-80% de niños que mejoran el patrón respiratorio con terapia miofuncional, siendo más efectivo si se combina con el tratamiento de la obstrucción nasal. Sin terapia miofuncional, muchos niños continúan respirando por boca incluso después de resolver la obstrucción nasal (hábito adquirido).
Paso 4: Seguimiento
El monitoreo regular incluye otorrino cada 6-12 meses (evaluar vía aérea, alergias), ortodoncista cada 3-6 meses (durante el tratamiento), y logopeda cada 1-2 semanas (durante la terapia). El objetivo es asegurar que la respiración nasal se mantiene, evaluar el desarrollo facial, y ajustar el tratamiento según sea necesario.
Prevención: Detección Y Tratamiento Temprano
Detección temprana (antes de 7-8 años)
Los signos de alarma incluyen boca abierta en reposo (especialmente durmiendo), ronquidos, congestión nasal frecuente, infecciones respiratorias frecuentes, ojeras, y cansancio diurno. La acción recomendada es consultar con pediatra, otorrino, y ortodoncista, realizar evaluación de la vía aérea y el desarrollo facial, e iniciar el tratamiento temprano (antes de que los cambios faciales sean permanentes).
Tratamiento de alergias
Si el niño tiene alergias, es importante el tratamiento adecuado (antihistamínicos, corticosteroides nasales), evitar alérgenos, y prevenir la congestión nasal crónica, lo que previene la respiración bucal.
Higiene nasal
Los lavados nasales con solución salina (suero fisiológico) 1-2 veces al día (especialmente si hay congestión o alergias) mantienen la nariz despejada.
Evitar chupete/succión de dedo prolongada
Se recomienda retirar el chupete antes de los 2-3 años y evitar la succión de dedo. El chupete o dedo prolongado causa mordida abierta, paladar estrecho, y respiración bucal.
Lactancia materna
La lactancia materna estimula el desarrollo adecuado del maxilar y la mandíbula, y reduce el riesgo de respiración bucal. Se recomienda lactancia materna exclusiva los primeros 6 meses (si es posible).
Alimentación adecuada
Los alimentos que requieren masticación (frutas, verduras crudas, carnes, frutos secos según la edad) estimulan el desarrollo del maxilar y la mandíbula, y fortalecen los músculos masticatorios.

Cuándo Actuar: La Ventana Crítica
Edad crítica: 3-12 años (especialmente 5-9 años)
La edad crítica es entre 3-12 años (especialmente 5-9 años) porque el maxilar y la mandíbula están en crecimiento activo. Los cambios faciales son reversibles (con tratamiento). Después de los 12 años, el crecimiento facial está casi completo, y los cambios son más difíciles de revertir.
Cuanto antes, mejor
El tratamiento antes de los 7-8 años previene los cambios faciales permanentes, requiere tratamiento más simple (expansión palatina, terapia miofuncional), y tiene resultados más predecibles. El tratamiento después de los 12 años encuentra cambios faciales ya establecidos, requiere tratamiento más complejo (puede requerir cirugía ortognática), y tiene resultados menos predecibles.
Señales de que NO puedes esperar
No puedes esperar si hay apnea del sueño (pausas respiratorias, ronquidos severos), cansancio severo y problemas de concentración, bajo rendimiento escolar, problemas de crecimiento, o cambios faciales evidentes (cara alargada, mandíbula retraída). La acción recomendada es consulta urgente con otorrino y ortodoncista.

La Verdad Sin Filtros Sobre La Respiración Bucal
Tu hijo siempre tiene la boca abierta. Ronca. Tiene ojeras. Se despierta cansado. «Es normal. Ya se le pasará.» No. No es normal. Y no se le pasará solo. Aquí está la verdad: la respiración bucal crónica no es «solo un hábito». Es una disfunción que cambia la forma de la cara, causa problemas dentales permanentes, afecta el sueño, la concentración, el crecimiento. Y lo peor: muchos de estos cambios son permanentes si no se tratan a tiempo.
Pero aquí está la buena noticia: es tratable. Si se detecta temprano (antes de 7-8 años), muchos cambios se pueden prevenir o revertir. Aquí está lo que necesitas saber: los humanos estamos diseñados para respirar por la nariz (no por la boca). La nariz filtra, humidifica, calienta el aire, produce óxido nítrico. La boca no hace nada de eso. La respiración bucal crónica cambia la forma de la cara. Sin presión de lengua en el paladar, el maxilar no crece lateralmente, el paladar se queda estrecho, la cara se alarga, la mandíbula se retrae (síndrome de cara larga).
Causa problemas dentales permanentes: paladar estrecho, mordida cruzada, overjet, mordida abierta, apiñamiento, gingivitis, caries. Afecta el sueño, la concentración, el rendimiento escolar, el crecimiento. La causa más común es obstrucción nasal (adenoides, alergias). Trata la causa, mejora la respiración nasal. Pero muchos niños continúan respirando por boca incluso después de resolver la obstrucción (hábito). Necesitan terapia miofuncional (reeducación del patrón respiratorio).
El tratamiento es multidisciplinario: otorrino (trata obstrucción) + ortodoncista (corrige maloclusión) + logopeda (reeducar patrón). Cuanto antes, mejor (ventana crítica: 3-12 años). Antes de 7-8 años: cambios reversibles. Después de 12 años: cambios permanentes (pueden requerir cirugía).
Tu plan de acción: si tu hijo es respirador bucal, consulta con otorrino (evaluar obstrucción nasal: adenoides, amígdalas, alergias), consulta con ortodoncista (evaluar desarrollo facial, maloclusión), tratamiento de obstrucción (adenoidectomía, tratamiento de alergias, etc.), ortodoncia (expansión palatina, si paladar estrecho), terapia miofuncional (reeducar patrón respiratorio), y seguimiento regular. Si tu hijo tiene factores de riesgo (alergias, adenoides grandes), tratamiento adecuado (prevenir respiración bucal) y monitoreo (detectar respiración bucal temprano).
Esa boca siempre abierta no es «normal». Es una señal de que algo no está bien. Y ese algo puede cambiar la cara de tu hijo. Permanentemente. Pero también puede tratarse. Si actúas ahora. Tu hijo. Su cara. Su futuro. Y ahora, tu conocimiento. Porque esa boca abierta ya no es un misterio. Es un problema. Con solución. Si actúas a tiempo.
