Te miras al espejo. Abres la boca. Y ves manchas blancas. En la lengua. En las mejillas. En el paladar. Manchas blancas, cremosas, raras.
Intentas rasparlas con el cepillo de dientes. Salen. Pero dejan una zona roja, irritada. Y vuelven a aparecer al día siguiente.
«¿Qué es esto? ¿Restos de comida? ¿Leche? ¿Por qué no se van? ¿HONGOS? ¿En mi BOCA?»
«Pero yo me cepillo los dientes. Me enjuago. ¿Cómo puedo tener hongos en la boca?»
Y empiezas a notar otros síntomas: Sensación de algodón en la boca. Pérdida del gusto (la comida sabe rara, metálica). Ardor en la lengua. Grietas en las comisuras de los labios (que no cicatrizan). Molestia al tragar. Y esas manchas blancas que no desaparecen.
Llamas al médico. «Probablemente es candidiasis oral. Voy a recetarte un antifúngico.»
¿Antifúngico? ¿Como para los hongos de los pies? ¿Pero en la BOCA?
Y te preguntas: ¿Por qué me pasó esto? ¿Es contagioso? ¿Se va a ir? ¿Puede volver? ¿Es grave?
Este artículo existe porque la candidiasis oral (infección por hongos en la boca) es más común de lo que piensas, pero la mayoría de la gente no sabe qué es, por qué ocurre, o cómo tratarla correctamente.
Millones de personas cada año desarrollan candidiasis oral. Bebés (muy común). Personas con diabetes. Personas que usan inhaladores para asma. Personas con sistemas inmunes debilitados. Personas mayores con dentaduras postizas. Personas que tomaron antibióticos recientemente.
Y muchas de ellas no saben qué es esa «cosa blanca» en su boca hasta que se vuelve incómoda, dolorosa, o afecta su capacidad de comer.
Voy a explicarte exactamente qué es la candidiasis oral, por qué ocurre, quién está en riesgo, cómo reconocerla (porque no siempre son «manchas blancas»), qué tratamientos funcionan (y cuáles NO), cómo prevenir recurrencias, y cuándo es señal de algo más serio.
Vamos a hablar de:
- Qué es la candidiasis oral (el hongo Candida albicans)
- Por qué ocurre (desequilibrio de la flora oral)
- Factores de riesgo (diabetes, antibióticos, inmunosupresión, dentaduras)
- Síntomas (manchas blancas, ardor, pérdida del gusto, grietas)
- Tipos de candidiasis oral (pseudomembranosa, eritematosa, hiperplásica, queilitis angular)
- Diagnóstico (cómo se confirma)
- Tratamiento (antifúngicos tópicos, sistémicos, duración)
- Candidiasis recurrente (por qué vuelve, cómo prevenirlo)
- Candidiasis en bebés (muguet)
- Candidiasis en personas con VIH/cáncer (casos severos)
- Prevención (higiene, control de factores de riesgo)
- Cuándo preocuparse (señales de alarma)
Sin dramatizar, pero sin minimizar.
Porque la candidiasis oral no es «solo un hongo». Es una señal de que algo en tu cuerpo está desequilibrado. Y aunque generalmente es fácil de tratar, puede ser recurrente, incómoda, y en casos severos (personas inmunodeprimidas), puede extenderse al esófago, pulmones, o torrente sanguíneo.
Pero también puede ser algo simple: tomaste antibióticos, mataron las bacterias buenas de tu boca, y los hongos (que siempre están ahí) aprovecharon para crecer. Tratamiento de 7-14 días. Problema resuelto.
O puede ser señal de diabetes no diagnosticada, VIH, o problema inmunológico.
Por eso necesitas entender exactamente qué es, por qué te pasó, y qué hacer al respecto.
Empecemos por lo básico: qué diablos es la candidiasis oral.
Qué Es La Candidiasis Oral (Y Por Qué Tienes Hongos En La Boca)
Definición técnica
Candidiasis oral = Infección fúngica (por hongos) de la mucosa oral, causada por sobrecrecimiento de Candida (generalmente Candida albicans)
En cristiano:
Tienes hongos en la boca. Específicamente, un hongo llamado Candida albicans (en el 80-90% de casos) que normalmente vive en tu boca en pequeñas cantidades, pero que por alguna razón se multiplicó descontroladamente y causó infección.
El hongo Candida: El inquilino que se volvió problemático
Candida albicans es un hongo (levadura) que:
✅ Vive normalmente en tu boca (40-60% de personas sanas lo tienen)
✅ También vive en tu piel, intestino, vagina (es parte de tu flora normal)
✅ Generalmente NO causa problemas (está controlado por bacterias buenas y tu sistema inmune)
Pero cuando algo altera el equilibrio:
❌ Antibióticos matan bacterias buenas (que controlaban a Candida)
❌ Sistema inmune debilitado (no puede controlar a Candida)
❌ Cambios en pH o ambiente oral (favorecen crecimiento de Candida)
Resultado:
Candida se multiplica descontroladamente → sobrecrecimiento → infección → candidiasis oral
Por qué se llama «muguet» (en bebés)
«Muguet» = término francés para candidiasis oral en bebés
Origen: Las manchas blancas parecen flores de muguet (lirio de los valles)
Uso: Generalmente se usa «muguet» para bebés, «candidiasis oral» para adultos (pero es la misma infección)

Por Qué Ocurre: Desequilibrio De La Flora Oral
El equilibrio normal
Tu boca es un ecosistema:
✅ Bacterias buenas (Streptococcus, Lactobacillus, etc.)
✅ Hongos (Candida, en pequeñas cantidades)
✅ Tu sistema inmune (controla todo)
En equilibrio:
- Bacterias buenas compiten con Candida por espacio y nutrientes
- Sistema inmune mantiene a Candida bajo control
- pH salival adecuado (no favorece crecimiento de Candida)
Resultado: Candida presente, pero sin causar problemas
Qué rompe el equilibrio
1. ANTIBIÓTICOS (causa MUY común)
Qué pasa:
- Antibióticos matan bacterias (incluyendo las buenas de tu boca)
- Candida (que es hongo, NO bacteria) NO es afectada por antibióticos
- Sin competencia de bacterias buenas, Candida crece descontroladamente
Antibióticos de mayor riesgo:
- Antibióticos de amplio espectro (amoxicilina, cefalosporinas)
- Uso prolongado (>7-10 días)
- Uso frecuente (múltiples cursos en poco tiempo)
Frecuencia: 5-10% de personas que toman antibióticos desarrollan candidiasis oral
2. CORTICOSTEROIDES INHALADOS (asma, EPOC)
Qué pasa:
- Corticosteroides (inhaladores para asma) suprimen sistema inmune local (en boca/garganta)
- Candida aprovecha para crecer
Frecuencia: 30-75% de usuarios de inhaladores (si no enjuagan boca después de usar)
Prevención: Enjuagar boca con agua después de cada uso del inhalador
3. SISTEMA INMUNE DEBILITADO
Causas:
VIH/SIDA:
- Candidiasis oral es MUY común (50-90% de pacientes con VIH no tratado)
- Puede ser primera manifestación de VIH
Quimioterapia/radioterapia:
- Suprime sistema inmune
- Daña mucosa oral (más vulnerable a infección)
Trasplante de órganos:
- Medicamentos inmunosupresores (para prevenir rechazo)
Enfermedades autoinmunes:
- Lupus, artritis reumatoide (especialmente si toman inmunosupresores)
Diabetes no controlada:
- Niveles altos de azúcar en saliva (favorecen crecimiento de Candida)
- Sistema inmune menos efectivo
4. DENTADURAS POSTIZAS (personas mayores)
Qué pasa:
- Dentadura mal ajustada → irritación crónica de mucosa
- Dentadura no se limpia adecuadamente → acumulación de Candida
- Dentadura se usa 24/7 (no se quita por la noche) → ambiente húmedo favorece Candida
Frecuencia: 50-65% de usuarios de dentaduras tienen Candida (aunque no todos tienen síntomas)
5. XEROSTOMÍA (BOCA SECA)
Qué pasa:
- Saliva tiene propiedades antimicrobianas (controla Candida)
- Poca saliva → menos control de Candida
Causas de boca seca:
- Medicamentos (antidepresivos, antihistamínicos, diuréticos)
- Síndrome de Sjögren (enfermedad autoinmune)
- Radioterapia en cabeza/cuello
- Respiración bucal
- Edad (producción de saliva disminuye)
6. TABACO
Qué pasa:
- Altera flora oral
- Irrita mucosa
- Favorece crecimiento de Candida
Frecuencia: Fumadores tienen 2-3 veces más riesgo
7. NUTRICIÓN DEFICIENTE
Deficiencias que aumentan riesgo:
- Hierro
- Vitamina B12
- Ácido fólico
Por qué: Afectan integridad de mucosa oral y función inmune
8. BEBÉS (sistema inmune inmaduro)
Por qué es común en bebés:
- Sistema inmune todavía en desarrollo
- Pueden adquirir Candida durante parto (si madre tiene candidiasis vaginal)
- Contacto frecuente con chupetes, biberones (pueden contaminarse)
Frecuencia: 5-7% de bebés menores de 1 mes
Factores De Riesgo: Quién Es Más Vulnerable
ALTO riesgo
❌ VIH/SIDA (especialmente si CD4 <200)
❌ Quimioterapia/radioterapia activa
❌ Trasplante de órganos (inmunosupresión)
❌ Diabetes no controlada (HbA1c >8%)
❌ Uso de corticosteroides inhalados (sin enjuague posterior)
❌ Antibióticos de amplio espectro (uso reciente o frecuente)
❌ Bebés menores de 6 meses
MODERADO riesgo
⚠️ Usuarios de dentaduras postizas (especialmente si mal ajustadas o mal higienizadas)
⚠️ Xerostomía (boca seca crónica)
⚠️ Fumadores
⚠️ Personas mayores (>65 años)
⚠️ Embarazo (cambios hormonales)
⚠️ Uso de corticosteroides orales (prednisona, etc.)
⚠️ Deficiencias nutricionales (hierro, B12, ácido fólico)
BAJO riesgo
✅ Adultos jóvenes sanos
✅ Sin medicamentos inmunosupresores
✅ Sin enfermedades crónicas
✅ Buena higiene oral
Nota: Incluso personas de bajo riesgo pueden desarrollar candidiasis oral (especialmente después de antibióticos)

Síntomas: Cómo Reconocer La Candidiasis Oral
Síntomas clásicos
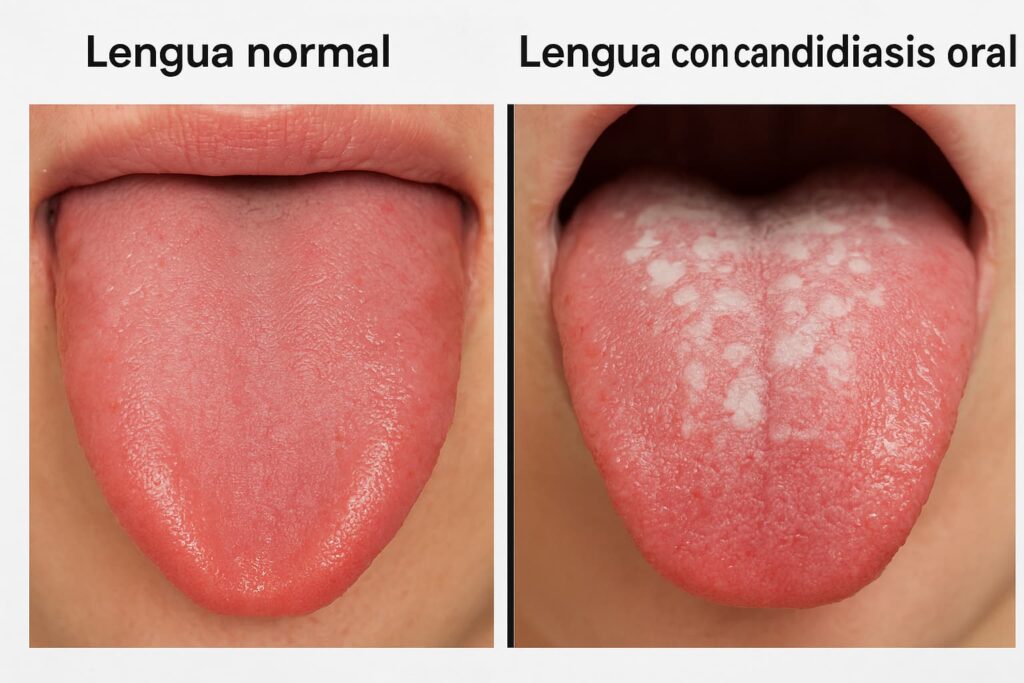
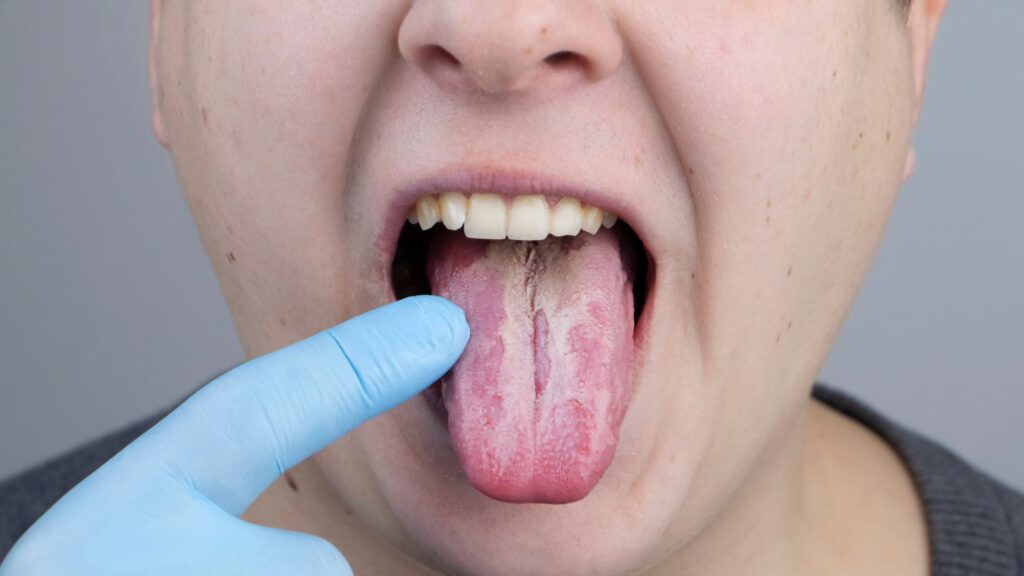
1. MANCHAS BLANCAS (síntoma más característico)
Apariencia:
- Manchas blancas o cremosas
- Aspecto de «requesón» o «leche cortada»
- En lengua, mejillas internas, paladar, encías, amígdalas
Característica clave:
- Se pueden raspar (con cepillo, gasa)
- Al raspar, dejan zona roja, irritada, puede sangrar ligeramente
- Vuelven a aparecer
Diferencia con restos de comida:
- Restos de comida se van con enjuague simple
- Candidiasis NO se va con enjuague (requiere raspado, y vuelve)
2. SENSACIÓN DE ALGODÓN EN LA BOCA
Qué se siente:
- Boca se siente «rara», «pastosa»
- Como si tuvieras algo en la boca (pero no hay nada)
3. PÉRDIDA O ALTERACIÓN DEL GUSTO
Qué pasa:
- Comida sabe diferente (metálica, amarga, o sin sabor)
- Pérdida parcial o total del gusto
Por qué: Candida cubre las papilas gustativas (receptores del gusto en lengua)
4. ARDOR O DOLOR EN LA BOCA
Qué se siente:
- Ardor en lengua, mejillas, paladar
- Dolor al comer (especialmente alimentos ácidos, picantes, calientes)
- Dolor al tragar (si infección se extiende a garganta/esófago)
5. GRIETAS EN COMISURAS DE LOS LABIOS (QUEILITIS ANGULAR)
Qué es:
- Grietas, enrojecimiento, descamación en las esquinas de la boca
- Puede ser doloroso
- Puede sangrar al abrir la boca
Causa: Candida se acumula en comisuras (zona húmeda, favorable para crecimiento)
Frecuencia: Común en usuarios de dentaduras (saliva se acumula en comisuras)
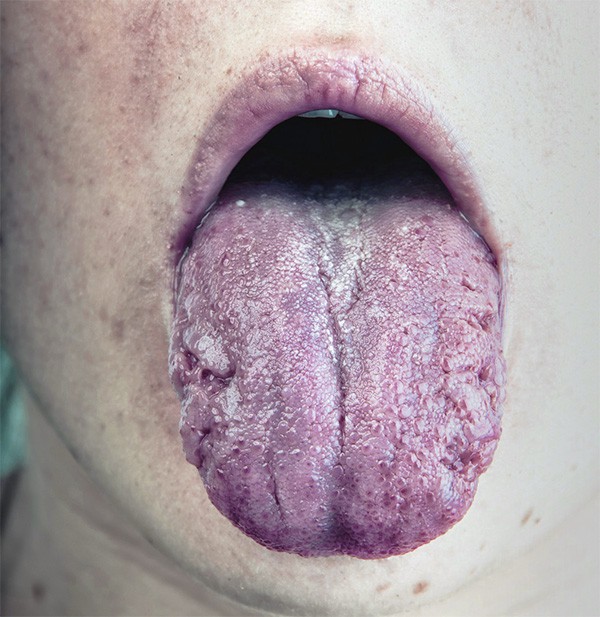
6. ENROJECIMIENTO (sin manchas blancas)
Qué es:
- Lengua roja, brillante, lisa (sin manchas blancas)
- Paladar rojo
- Encías rojas
Tipo: Candidiasis eritematosa (sin pseudomembranas blancas)
Común en: Usuarios de dentaduras, usuarios de inhaladores
Síntomas en bebés (muguet)
Síntomas en el bebé:
- Manchas blancas en lengua, mejillas, encías
- Irritabilidad (molestia al comer)
- Rechazo del biberón/pecho (dolor al succionar)
- Dermatitis del pañal (Candida en zona del pañal, relacionada)
Síntomas en la madre (si amamanta):
- Dolor en pezones (ardor, punzadas)
- Pezones rojos, brillantes, agrietados
- Dolor durante y después de amamantar
Nota: Candida puede transmitirse entre bebé y madre (infección cruzada)
Síntomas severos (casos avanzados, inmunodeprimidos)
Si infección se extiende:
❌ Candidiasis esofágica:
- Dolor al tragar (odinofagia)
- Dificultad para tragar (disfagia)
- Dolor en pecho
- Náuseas, vómitos
❌ Candidiasis sistémica (muy raro, solo en inmunodepresión severa):
- Fiebre
- Escalofríos
- Infección en sangre (candidemia)
- Puede ser mortal

Tipos De Candidiasis Oral: No Todas Se Ven Igual
1. CANDIDIASIS PSEUDOMEMBRANOSA (tipo más común)
Apariencia:
- Manchas blancas, cremosas («pseudomembranas»)
- Se pueden raspar
- Dejan zona roja al raspar
Ubicación: Lengua, mejillas, paladar
Frecuencia: 50-60% de casos
Común en: Bebés, personas con VIH, usuarios de antibióticos
2. CANDIDIASIS ERITEMATOSA (ATRÓFICA)
Apariencia:
- Enrojecimiento (sin manchas blancas)
- Lengua roja, lisa, brillante
- Paladar rojo
Síntomas: Ardor intenso, dolor
Ubicación: Lengua (dorso), paladar
Frecuencia: 20-30% de casos
Común en: Usuarios de inhaladores, usuarios de dentaduras, después de tratamiento de candidiasis pseudomembranosa (fase de transición)
3. CANDIDIASIS HIPERPLÁSICA CRÓNICA
Apariencia:
- Placas blancas que NO se pueden raspar (adheridas firmemente)
- Pueden parecer leucoplasia (lesión precancerosa)
Ubicación: Mejillas (línea de oclusión), lengua (bordes)
Frecuencia: 5-10% de casos
Común en: Fumadores
Importancia: Requiere biopsia (para descartar displasia/cáncer)
4. QUEILITIS ANGULAR (PERLECHE)
Apariencia:
- Grietas, enrojecimiento, descamación en comisuras de labios
- Puede haber fisuras profundas
Causa: Candida (a veces combinada con bacteria Staphylococcus)
Frecuencia: 15-20% de casos (puede ocurrir sola o con otros tipos)
Común en: Usuarios de dentaduras, personas con boca seca, deficiencias nutricionales
5. ESTOMATITIS PROTÉSICA (bajo dentadura)
Apariencia:
- Enrojecimiento en paladar (zona cubierta por dentadura)
- Puede haber pequeñas pápulas rojas (aspecto de «frambuesa»)
Síntomas: Puede ser asintomática o causar ardor
Frecuencia: Muy común (50-65% de usuarios de dentaduras tienen Candida, aunque no todos tienen síntomas)
Común en: Usuarios de dentaduras que no las quitan por la noche, dentaduras mal ajustadas
Diagnóstico: Cómo Se Confirma
Diagnóstico clínico (generalmente suficiente)
El médico/dentista puede diagnosticar candidiasis oral basándose en:
✅ Apariencia característica (manchas blancas que se raspan, enrojecimiento)
✅ Síntomas (ardor, pérdida del gusto)
✅ Factores de riesgo (antibióticos recientes, diabetes, inhaladores, VIH)
En la mayoría de casos: NO se necesitan pruebas adicionales
Se inicia tratamiento empírico (antifúngico) y se evalúa respuesta
Pruebas de confirmación (si hay duda)
FROTIS (CITOLOGÍA)
Cómo:
- Se raspa la lesión con hisopo o espátula
- Se coloca muestra en portaobjetos
- Se tiñe (tinción de Gram o PAS)
- Se observa al microscopio
Qué se ve:
- Levaduras (células redondas de Candida)
- Pseudohifas (cadenas de células, forma invasiva de Candida)
Resultado: Confirma presencia de Candida
CULTIVO
Cómo:
- Se toma muestra con hisopo
- Se cultiva en medio especial (agar Sabouraud)
- Se identifica especie de Candida
Cuándo se hace:
- Candidiasis recurrente (para identificar especie, algunas son resistentes a tratamientos comunes)
- Falta de respuesta a tratamiento
- Pacientes inmunodeprimidos
BIOPSIA
Cuándo se hace:
- Candidiasis hiperplásica crónica (placas blancas que no se raspan)
- Para descartar leucoplasia, displasia, cáncer
Cómo:
- Se toma pequeña muestra de tejido
- Se examina al microscopio (histopatología)
Tratamiento: Antifúngicos Que Funcionan
Tratamiento tópico (primera línea, casos leves-moderados)
1. NISTATINA (suspensión oral)
Qué es: Antifúngico tópico (actúa localmente, no se absorbe)
Presentación: Suspensión líquida (100,000 UI/mL)
Dosis:
- Adultos: 4-6 mL, 4 veces/día (enjuagar y tragar, o mantener en boca 1-2 min antes de tragar)
- Bebés: 1-2 mL, 4 veces/día (aplicar con gotero en mejillas, lengua)
Duración: 7-14 días (continuar 48 horas después de que síntomas desaparezcan)
Ventajas:
✅ Seguro (incluso en bebés, embarazo)
✅ Pocos efectos secundarios
✅ No se absorbe (actúa solo localmente)
Desventajas:
❌ Sabor desagradable (amargo)
❌ Requiere múltiples aplicaciones diarias
❌ Menos efectivo que tratamientos sistémicos (en casos severos)
Efectividad: 70-80% en casos leves-moderados
2. MICONAZOL (gel oral)
Qué es: Antifúngico tópico (imidazol)
Presentación: Gel oral (2%)
Dosis:
- Adultos: Aplicar gel en lesiones, 4 veces/día (después de comidas y antes de dormir)
- Bebés >4 meses: Aplicar pequeña cantidad, 2-4 veces/día
Duración: 7-14 días
Ventajas:
✅ Fácil de aplicar
✅ Sabor más tolerable que nistatina
✅ Efectivo
Desventajas:
❌ No usar en bebés <4 meses (riesgo de asfixia)
❌ Interacciones medicamentosas (con warfarina, estatinas)
Efectividad: 75-85%
3. CLOTRIMAZOL (pastillas/troches)
Qué es: Antifúngico tópico (imidazol)
Presentación: Pastillas para chupar (10 mg)
Dosis: 1 pastilla, 5 veces/día (chupar lentamente, no masticar ni tragar)
Duración: 7-14 días
Ventajas:
✅ Efectivo
✅ Fácil de usar
Desventajas:
❌ Contiene azúcar (no ideal para diabéticos, puede causar caries)
❌ Requiere 5 aplicaciones diarias
❌ No apto para niños pequeños (riesgo de asfixia)
Efectividad: 80-90%
Tratamiento sistémico (casos moderados-severos, recurrentes, inmunodeprimidos)
1. FLUCONAZOL (oral)
Qué es: Antifúngico sistémico (triazol, se absorbe y actúa en todo el cuerpo)
Presentación: Cápsulas/tabletas (50, 100, 150, 200 mg)
Dosis:
- Adultos: 100-200 mg/día (dosis de carga: 200-400 mg primer día)
- Niños: 3-6 mg/kg/día
Duración: 7-14 días (casos leves-moderados), 14-21 días (casos severos)
Ventajas:
✅ MUY efectivo (90-95%)
✅ Una sola dosis diaria
✅ Trata candidiasis oral Y esofágica (si hay extensión)
✅ Útil en casos recurrentes
Desventajas:
❌ Efectos secundarios (náuseas, dolor abdominal, elevación de enzimas hepáticas)
❌ Interacciones medicamentosas (muchas)
❌ Más caro que tratamientos tópicos
❌ Requiere prescripción médica
Cuándo usar:
- Candidiasis moderada-severa
- Falta de respuesta a tratamiento tópico
- Candidiasis recurrente
- Pacientes inmunodeprimidos
- Candidiasis esofágica
Efectividad: 90-95%
2. ITRACONAZOL (oral)
Qué es: Antifúngico sistémico (triazol)
Dosis: 100-200 mg/día, 7-14 días
Cuándo usar: Alternativa a fluconazol (si resistencia o intolerancia)
Efectividad: 85-90%
3. POSACONAZOL, VORICONAZOL (oral/IV)
Cuándo usar: Casos severos, resistentes, en pacientes inmunodeprimidos (VIH avanzado, trasplante, quimioterapia)
Uso: Hospitalario, bajo supervisión especializada
Tratamiento de queilitis angular
Combinación:
- Antifúngico (miconazol, clotrimazol) +
- Antibiótico (mupirocina, ácido fusídico) (si hay infección bacteriana asociada) +
- Corticosteroide suave (hidrocortisona 1%) (para reducir inflamación)
Presentación: Cremas combinadas (ej: miconazol + hidrocortisona)
Aplicación: 2-3 veces/día, 7-14 días
Tratamiento en bebés (muguet)
Bebé:
- Nistatina suspensión: 1-2 mL, 4 veces/día, 7-10 días
- Aplicar después de alimentación
- Aplicar en mejillas, lengua, encías (con gotero o gasa)
Madre (si amamanta y tiene síntomas en pezones):
- Nistatina crema o miconazol crema: Aplicar en pezones después de cada toma, 7-10 días
- Limpiar pezones antes de siguiente toma (o usar crema compatible con lactancia)
Higiene:
- Esterilizar chupetes, biberones, extractores de leche (hervir 20 min diariamente)
- Lavar juguetes que bebé se lleva a la boca
Tratamiento de dentaduras (estomatitis protésica)
Antifúngico:
- Nistatina, miconazol, o fluconazol (según severidad)
Higiene de dentadura:
✅ Quitar dentadura por la noche (dejar descansar mucosa)
✅ Limpiar dentadura diariamente:
- Cepillar con cepillo específico para dentaduras
- Remojar en solución desinfectante (hipoclorito diluido 1:10, o tabletas efervescentes para dentaduras)
- Enjuagar bien antes de colocar
✅ Ajustar dentadura (si está mal ajustada)
Sin higiene adecuada de dentadura: Candidiasis volverá (aunque tomes antifúngico)

Candidiasis Recurrente: Por Qué Vuelve Y Cómo Prevenirlo
Definición
Candidiasis recurrente = 4 o más episodios en 1 año
Por qué vuelve
1. FACTOR DE RIESGO NO CONTROLADO
Ejemplos:
- Diabetes no controlada (azúcar alta en saliva favorece Candida)
- Uso continuo de inhaladores (sin enjuague posterior)
- Dentadura mal higienizada
- Xerostomía no tratada
- Inmunosupresión continua (VIH, quimioterapia)
Solución: Controlar factor de riesgo subyacente
2. TRATAMIENTO INADECUADO
Ejemplos:
- Duración insuficiente (se suspende tratamiento cuando síntomas mejoran, pero antes de completar curso)
- Dosis inadecuada
- Antifúngico inadecuado (resistencia)
Solución: Completar tratamiento (7-14 días, incluso si síntomas desaparecen antes)
3. REINFECCIÓN
Ejemplos:
- Dentadura contaminada (no se desinfectó)
- Chupetes/biberones contaminados (bebés)
- Pareja sexual (candidiasis genital puede transmitirse oralmente, aunque raro)
Solución: Desinfectar/reemplazar objetos contaminados
4. RESISTENCIA A ANTIFÚNGICOS
Qué pasa:
- Candida desarrolla resistencia (especialmente Candida glabrata, Candida krusei)
- Tratamiento estándar no funciona
Cuándo sospechar:
- Múltiples episodios a pesar de tratamiento adecuado
- Falta de respuesta a fluconazol
Solución:
- Cultivo + antibiograma (identificar especie, probar sensibilidad a antifúngicos)
- Cambiar a antifúngico diferente (itraconazol, posaconazol)
Prevención de recurrencias
✅ Controlar diabetes (mantener HbA1c <7%)
✅ Enjuagar boca después de usar inhalador (con agua, escupir)
✅ Higiene de dentadura (quitar por la noche, limpiar diariamente, desinfectar)
✅ Tratar xerostomía (saliva artificial, estimulantes salivales, beber agua frecuentemente)
✅ Probióticos (Lactobacillus, pueden ayudar a restaurar flora oral, evidencia limitada pero sin riesgo)
✅ Evitar enjuagues bucales con alcohol (pueden resecar boca)
✅ Limitar azúcar (favorece crecimiento de Candida)
✅ No fumar
✅ Higiene oral adecuada (cepillado 2 veces/día, hilo dental)
✅ Tratamiento profiláctico (en casos recurrentes severos, inmunodeprimidos):
- Fluconazol 100-200 mg, 1 vez/semana (indefinidamente)
- Bajo supervisión médica
Candidiasis En Casos Especiales
VIH/SIDA
Frecuencia: 50-90% de pacientes con VIH no tratado (especialmente si CD4 <200)
Características:
- Más severa
- Más recurrente
- Puede extenderse a esófago (candidiasis esofágica, muy común)
- Puede ser primera manifestación de VIH
Tratamiento:
- Fluconazol 100-200 mg/día, 7-14 días (episodio agudo)
- Profilaxis secundaria (fluconazol 100-200 mg/semana) si CD4 <200 y episodios recurrentes
- Tratamiento antirretroviral (TARV) es fundamental (restaura sistema inmune, reduce recurrencias)
Importancia: Candidiasis oral en persona sin factores de riesgo conocidos → considerar prueba de VIH
Cáncer (quimioterapia/radioterapia)
Frecuencia: 30-50% de pacientes con cáncer (especialmente leucemia, linfoma, cáncer de cabeza/cuello)
Por qué:
- Quimioterapia suprime sistema inmune
- Quimioterapia/radioterapia daña mucosa oral (mucositis)
- Mucosa dañada es más vulnerable a infección
Tratamiento:
- Fluconazol (generalmente sistémico, no tópico)
- Profilaxis (fluconazol durante quimioterapia, en pacientes de alto riesgo)
Diabetes
Frecuencia: 2-3 veces más común que en población general
Por qué:
- Niveles altos de azúcar en saliva (favorecen crecimiento de Candida)
- Sistema inmune menos efectivo (si diabetes no controlada)
- Xerostomía (común en diabetes)
Tratamiento:
- Antifúngico (nistatina, miconazol, o fluconazol según severidad)
- Control de diabetes es FUNDAMENTAL (sin control, candidiasis volverá)
Prevención: Mantener HbA1c <7%, higiene oral excelente
Embarazo
Frecuencia: Ligeramente aumentada (cambios hormonales)
Tratamiento:
- Nistatina (segura en embarazo, categoría B)
- Miconazol (seguro, categoría C)
- Evitar fluconazol (categoría D, puede afectar feto en dosis altas)
Cuándo Preocuparse: Señales De Alarma
Consulta URGENTE si:
❌ Dificultad para tragar (puede indicar candidiasis esofágica)
❌ Dolor severo al tragar (odinofagia)
❌ Fiebre (puede indicar extensión sistémica)
❌ Deshidratación (por incapacidad de comer/beber)
❌ Dificultad para respirar (raro, pero posible si infección severa en garganta)
Consulta PRONTO si:
⚠️ Síntomas no mejoran después de 3-5 días de tratamiento
⚠️ Síntomas empeoran a pesar de tratamiento
⚠️ Candidiasis recurrente (>2 episodios en 6 meses)
⚠️ Pérdida de peso (por dificultad para comer)
⚠️ Candidiasis sin factor de riesgo aparente (puede indicar problema inmunológico subyacente, VIH, diabetes no diagnosticada)
Investigar causa subyacente si:
🔍 Candidiasis en adulto joven sin factores de riesgo obvios
Investigar:
- Diabetes (glucosa en ayunas, HbA1c)
- VIH (prueba de VIH)
- Deficiencias nutricionales (hierro, B12, ácido fólico)
- Inmunodeficiencias
🔍 Candidiasis recurrente a pesar de tratamiento adecuado
Investigar:
- Diabetes no controlada
- VIH
- Resistencia a antifúngicos (cultivo + antibiograma)
- Fuente de reinfección (dentadura, chupetes)

La Verdad Sin Filtros Sobre La Candidiasis Oral
Abres la boca. Manchas blancas. Ardor. Sabor metálico.
Hongos en tu boca.
¿Cómo pasó?
Porque algo rompió el equilibrio.
Antibióticos mataron las bacterias buenas.
Tu inhalador para asma suprimió tu sistema inmune local.
Tu diabetes elevó el azúcar en tu saliva.
Tu dentadura acumuló Candida.
Tu sistema inmune está debilitado.
Y Candida (que siempre estuvo ahí, en pequeñas cantidades) aprovechó para crecer.
Aquí está lo que necesitas saber:
1. Candida vive normalmente en tu boca (no es «suciedad»)
40-60% de personas sanas tienen Candida en boca. Generalmente no causa problemas (está controlada).
2. Candidiasis oral es señal de desequilibrio
Algo alteró el equilibrio (antibióticos, inmunosupresión, diabetes, etc.). Identifica y controla la causa.
3. Es tratable (7-14 días de antifúngico)
Nistatina, miconazol (tópicos, casos leves). Fluconazol (sistémico, casos moderados-severos). Efectividad: 80-95%.
4. Puede ser recurrente (si no controlas factor de riesgo)
Sin control de diabetes, sin higiene de dentadura, sin enjuague después de inhalador → volverá.
5. En inmunodeprimidos puede ser severa
VIH, cáncer, trasplante → candidiasis puede extenderse a esófago, pulmones, sangre. Requiere tratamiento agresivo.
6. Candidiasis sin causa aparente → investiga
Puede ser primera señal de diabetes, VIH, inmunodeficiencia.
7. Higiene es clave (pero no es suficiente)
Cepillado, hilo dental ayudan. Pero si tienes factor de riesgo (diabetes, inhalador, dentadura), necesitas más (control de azúcar, enjuague post-inhalador, higiene de dentadura).
8. Probióticos pueden ayudar (evidencia limitada)
Lactobacillus puede ayudar a restaurar flora oral. Sin riesgo, posible beneficio.
Tu plan de acción:
Si tienes síntomas (manchas blancas, ardor, pérdida del gusto):
- Consulta con médico/dentista (confirmar diagnóstico)
- Inicia tratamiento (antifúngico tópico o sistémico, según severidad)
- Completa tratamiento (7-14 días, incluso si síntomas mejoran antes)
- Identifica factor de riesgo (antibióticos recientes, diabetes, inhalador, dentadura, VIH)
Si tienes factor de riesgo (prevención):
- Controla diabetes (HbA1c <7%)
- Enjuaga boca después de inhalador (con agua, escupir)
- Higiene de dentadura (quitar por la noche, limpiar diariamente, desinfectar)
- Trata xerostomía (saliva artificial, beber agua)
- Probióticos (considerar)
Si es recurrente:
- Controla factor de riesgo subyacente (diabetes, higiene de dentadura)
- Cultivo (identificar especie, resistencia)
- Profilaxis (fluconazol semanal, bajo supervisión médica)
Esas manchas blancas en tu boca no son «suciedad». Es un hongo (Candida) que siempre estuvo ahí, pero que creció descontroladamente.
Es tratable. Pero necesitas entender POR QUÉ pasó. Porque sin controlar la causa, volverá.
Tu boca. Tu equilibrio. Y ahora, tu conocimiento. Ya sabes exactamente qué hacer al respecto.